Cøliaki
| Cøliaki Klassifikation | |
|---|---|
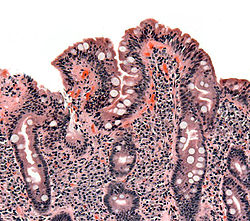 Biopsi af tyndtarmen som viser tegn på cøliaki | |
| Information | |
| Navn | Cøliaki |
| Medicinsk fagområde |
gastroenterologi |
| Genetisk association |
STAT4, CD247, ETS1, HLA-DQA1, IFI16, LPP, NFIA, PTPN2, ELMO1, FRMD4B, ICOSLG, UBASH3A, HYDIN, STK32B, ZMIZ1, BACH2, NAV1, TAGAP, PUS10, NKAIN2, SPRED2, PLEK |
| SKS | DK90 |
| ICD-10 | K90 |
| ICD-9 | 579.0 |
| OMIM | 212750 |
| DiseasesDB | 2922 |
| MedlinePlus | 000233 |
| eMedicine | med/308 ped/2146 |
| ICD-9-CM |
579.0 |
| Patientplus |
coeliac-disease-pro |
| MeSH |
D002446 |
|
Information med symbolet | |
Cøliaki er den kendteste form for glutenintolerans, der viser autoimmun inflammation i tyndtarmen og følgeskader i kroppen. En patient med cøliaki kaldes en cøliaker. Tilstanden er livslang, men en absolut glutenfri diæt kan gøre patienten fuldstændig rask. Sygdommen forløber i flere stadier og kan være symptomfri, og det er meget forskelligt, hvor præget patienten er af den. To klassiske underformer af cøliaki er
- dermatitis herpetiformis (et hududslæt med blærer) og
- gluten-ataksi (forstyrrelser som følge af nerveskader. Men der kan komme en lang række følgetilstande pga. mangel på næringsstoffer og belastning af immunsystemet: vægttab (og mindsket vækst hos børn), udmattelse, psykiske symptomer og andre autoimmune sygdomme som diabetes type 1, leddegigt og psoriasis.
Gluten er fællesbetegnelsen for proteiner i hvede, emmer og spelt (gliadin og glutenin), rug (secalin) og byg (hordein). Gluten findes som forurening i almindelig havre pga. blanding med andre kornsorter. Cøliakere kan i nogle tilfælde reagere på proteinet avenin i havre, men der fremstilles glutenfri havre, som i de fleste kan tåle. Det er tilladt at markedsføre hvedestivelse som "glutenfri", selv om der er rester af gluten, men den tåles ikke af alle.
Tilstanden har været kendt siden oldtiden. I 1900-tallet begyndte man at se en forbindelse til kornprodukter, men mistænkte primært kulhydraterne. Årsagen blev endeligt fastslået af børnelæge Willem Karel Dicke under den hollandske hungersnød i slutningen af anden verdenskrig. Uden hvedebrød fik cøliakipatienterne det bedre. Senere blev det fastslået, at der er større risiko for sygdommen, hvis der er en genetisk (arvelig) disposition for den. Cøliaki er mest udbredt hos nordeuropærere.
Forekomsten vurderes nu langt større end tidligere. For 20 år siden regnede man i Danmark med 50 ud af 100.000 (0,05 %), senere opjusteret til 0,5 %[1], mens mange regner med 1 % eller mere.
Der findes også andre former for glutenintolerans, som der forskes i. Det er videnskabeligt omstridt, hvorvidt ikke-cøliakisk glutenintolerans er udbredt eller ej, eller om tarmproblemerne har andre årsager. Nogen forskning peger på, at det kan være andre stoffer i hvede, som ikke tåles. Et enkeltstående forsøg mener at have påvist, at FODMAP-diæt har en effekt på irritabel tarm, men ikke kortvarig glutenfri diæt.[2] Et andet forsøg har derimod påvist, at indtagelse af gluten - modsat placebo - udløste reaktioner hos patienter, der selv mente, de havde glutensensitivitet.[3]
Etymologi[redigér | rediger kildetekst]
Ordet kommer af det koiliakos, som betyder "vedrørende bughulen", heraf latin coeliacus. Ved fremskreden cøliaki kan maven svulme op.
Sygdomsmekanisme[redigér | rediger kildetekst]
Ved cøliaki ødelægges slimhinden på tyndtarmens inderside, så den efterhånden bliver glat og uden de normale villi (fimrehår). Fordøjelsen og optagelsen af vigtige næringsstoffer nedsættes i større eller mindre grad, alt efter hvor fremskreden ødelæggelsen af tarmen er.
Det menes ikke at være gluten, der ødelægger slimhinden direkte. Der sker derimod først en immunreaktion mod gluten. Den kan påvises ved f.eks. antistoffer mod gliadin. Tilsyneladende udvikler tilstanden sig til at blive autoimmun, idet der også dannes antistoffer mod vævs-transglutaminase (tTG, tissue transglutaminase), som angriber tarmslimhinden. Der er en genetisk faktor, da langt de fleste cøliakipatienter har en bestemt vævstype. Forekomsten af cøliaki stiger med alderen. Det er således sandsynligt, at cøliaki kan beskrives som en særlig avanceret form for glutenintolerans, der begynder som en reaktion mod gluten, men hos arveligt disponerede mennesker udvikler sig yderligere til en autoimmun tilstand.
Stoffet zonulin, der regulerer tarmens gennemtrængelighed, spiller en rolle i udviklingen af cøliaki og diabetes type 1. Indtagelse af gluten stimulerer frigivelsen af zonulin. [4]
Nogle cøliakipatienter har også laktoseintolerans eller fruktoseintolerans, hvilket kan skyldes forstyrrelse af tarmfloraen, ligesom der ofte er forstoppelse, diarré eller begge dele afvekslende. Der kan, især hos børn, opstå intolerans mod mælkeprotein (kasein).
Følgerne af cøliaki kan være leddegigt, psykiske problemer, nedsat trivsel, vægttab, knogleskørhed og andre autoimmune sygdomme som autoimmun hypothyreose (lavt stofskifte), psoriasis, diabetes, after, neuropati og epilepsi. Følgesygdommene opstår dels pga. mangel på næringsstoffer så tarmslimhinden ikke fungerer, dels pga. ændringen af immunsystemet i autoimmun retning.
En del cøliakere hævder at kunne spise glutenholdige produkter i små mængder, ligesom produkter gerne må benævnes glutenfri, selv om de indeholder små mængder gluten. Fravær af mærkbare symptomer er ikke udtryk for, at kroppen tåler gluten, idet tarmen fortsat beskadiges, og den autoimmune tilstand holdes vedlige, så længe der indtages gluten. På længere sigt vil indtagelse af selv små mængder gluten kunne medføre mangel på vitale næringsstoffer som jern og B12-vitamin og øge risikoen for knogleskørhed.
Forekomst[redigér | rediger kildetekst]
Der findes forskellige tal for forekomsten af cøliaki; muligvis fordi sygdommen er i vækst, eller fordi diagnosticeringen er blevet bedre. Tidligere blev den regnet for en sjælden sygdom, men den skønnes nu mere almindelig. I Danmark har en screening af bloddonorer tydet på en forekomst på 0,2 %, mens screening af diabetes (type 1)-patienter viste en forekomst på 2-12 %. Udenlandske undersøgelser tyder på en forekomst på 0,5 - 1 % af befolkningen. De fleste screeninger har vist, at sygdommen kun var opdaget i forvejen hos 15-25 % af de syge, og de fleste havde kun få eller ingen symptomer.[5] Der er desuden større hyppighed blandt slægtninge til cøliakere end i befolkningen generelt.
Diagnosticering[redigér | rediger kildetekst]
I første omgang tages en blodprøve til påvisning af eventuelle antistoffer (anti-vævstransglutaminase og anti-gliadin).
Den endelige diagnose stilles traditionelt ved en biopsi af tarmslimhinden. Undersøgelse af prøven under mikroskop kan påvise større eller mindre ødelæggelse af tarmslimhinden. Prøven skal tages efter en længere periode med rigeligt glutenindhold i kosten, da prøverne ellers kan være falsk negative.
Det bliver stadig mere almindeligt at stille diagnosen på baggrund af blodprøverne alene, hvis de er entydige.
På glutenfri kost bliver tarmen ofte normal i løbet af 3 – 6 måneder, men varige skader kan forekomme. Blodprøverne bliver også normale efter længere tid.
Der er kritik af den traditionelle diagnosticering, idet kravet om normal kost forud for biopsien er ensbetydende med, at man tilføjer patienten ubehag og bevidst skade på tarmen.
Da der findes andre former for glutenintolerans, er hverken en negativ blodprøve eller en negativ tarmbiopsi noget bevis for, at patienten kan tåle gluten.
Dermatitis Herpetiformis[redigér | rediger kildetekst]
- Tilstand, hvor kroppen angriber huden ved indtag af gluten.
- Der ses akut, cyklisk eller vedvarende udslæt, som ofte forveksles med Psoriasis eller Herpes.
Histologi[redigér | rediger kildetekst]
- I 35-40 % af alle tilfælde ses uspecifik Lymfocytær Vaskulitis.[6]
- I mange tilfælde ses infiltration med Neutrofilocytter.
Glutenataksi[redigér | rediger kildetekst]
- En tilstand, hvor indtag af gluten gør, at kroppen angriber hjerne og nervesystem, så lillehjernen skrumper med tiden, og der opstår ataksi (bevægeforstyrrelser). Den udgør formentlig en stor del af alle tilfælde af ataksi af ukendt årsag.
- Der er eksempler på, at flere medlemmer af samme familie har haft glutenataksi.
Diagnostik[redigér | rediger kildetekst]
- Transglutaminase-6-antistoffer: Er i nogle tilfælde positiv ved glutenataksi.[7]
- MR-spektroskopi. Kan være uden fund før sent i forløbet. Negativ scanning udelukker ikke glutenataksi
- Øvrige cøliakiblodprøver, tarmbiopsi, hudbiopsi: Kan ikke bruges til diagnostik af glutenataksi, men glutenataksi og neurologiske symptomer forekommer oftere hos patienter kendt med cøliaki eller dermatitis herpetiformis.
Behandling[redigér | rediger kildetekst]
- Glutenfri diæt
- Evt. diæt fri for visse andre fødevarer og stoffer, idet mange af patienterne også reagerer på ting, der ligner gluten.
- Nogle patienter reagerer desuden på melstøv og lignende, hvilket er nok til at give neurologiske symptomer.
- Vitaminer
- Mineraler
Specialister[redigér | rediger kildetekst]
- Sheffield i England: Professor M. Hadjivassiliou, The Sheffield Ataxia Centre (SAC), Sheffield Royal Hallamshire
Glutenfri produkter[redigér | rediger kildetekst]
Udbuddet af glutenfri alternativer er voksende. Produkterne kan være lavet af majs, ris, kartoffel, quinoa, hirse, boghvede, tapioka, teff, durra osv. De produkter kaldes naturligt glutenfri.
Derudover findes der produkter med et meget lavt glutenindhold (maks. 20 ppm), som må benævnes glutenfri, selv om al gluten ikke er fjernet. Tidligere var grænsen 200 ppm. Disse produkter er ofte baseret på hvedestivelse. Nogle er for følsomme til at kunne tåle dem.
Begrebet spor af gluten dækker som regel over, at produkterne ikke er tilsat gluten, men at der kan være gluten til stede i den øvrige produktion på stedet, så man ikke kan udelukke kontaminering med gluten (f.eks. som støv).
Mange vælger at bage selv både pga. kvalitet og økonomi. Glutenfri bagning kræver som regel en form for bindemiddel, fordi det normalt er gluten, der gør dejen klæbrig. Som bindemiddel bruges f.eks. psyllium, xanthan, guar og æg.
Almindelige produkter med havre er ikke glutenfri, fordi de er forurenet med andre kornsorter fra marken og fra møllen. Der findes ren havre, som er naturligt glutenfri. Derudover frarådes havre navnlig i begyndelsen af en glutenfri diæt, fordi nogle cøliakere kan reagere på avenin i havren.
Glutenfri øl kan være fremstillet af bygmalt, hvor gluten er fjernet undervejs, eller af naturligt glutenfri kornsorter (durra, teff og majs). Spiritus indeholder ikke gluten, uanset om det er baseret på hvede.
Referencer[redigér | rediger kildetekst]
- ^ Undersøgelse: Overraskende mange kan ikke tåle gluten, Politiken, 14.2.2015
- ^ Biesiekierski et al: NCBI No effects of gluten in patients with self-reported non-celiac gluten sensitivity after dietary reduction of fermentable, poorly absorbed, short-chain carbohydrates, Gastroenterology. 2013 Aug;145(2):320-8.e1-3. doi: 10.1053/j.gastro.2013.04.051.
- ^ Aziz I et al: The spectrum of noncoeliac gluten sensitivity, Nat Rev Gastroenterol Hepatol (Review). 12 (9): 516–26
- ^ Zonulin, engelsk Wikipedia
- ^ Cøliaki, sundhed.dk
- ^ The diagnosis and treatment of dermatitis herpetiformis; Moreover, as demonstrated by Warren and Cockerell,27 the histopathologic picture is unspecific in approximately 35%–40% of the cases, revealing only perivascular lymphocytic infiltrate and minimal inflammation in dermal papillae.
- ^ https://www.ataxia.org.uk/Handlers/Download.ashx?IDMF=780500ef-93be-4050-b23b-12bbeba32201 (Webside ikke længere tilgængelig)
