Syfilis
| Syphilis Klassifikation | |
|---|---|
 Electron micrograph of Treponema pallidum | |
| Information | |
| Navn | Syphilis |
| Medicinsk fagområde |
dermatologi, infektionsmedicin |
| ICD-9 |
090, 091, 091.2, 093, 094, 095, 096, 097 |
| DiseasesDB | 29054 |
| MedlinePlus | 001327 |
| eMedicine | med/2224 emerg/563 derm/413 |
| Patientplus |
syphilis-pro |
| MeSH |
D013587 |
|
Information med symbolet | |
Syfilis er en seksuelt overført infektion, som forårsages af underarten pallidum spirokætbakterien Treponema pallidum. Den primære smittevej er ved seksuel kontakt, men smitten kan også overføres fra mor til foster under graviditet eller fødsel, hvilket medfører kongenit syfilis. Beslægtet Treponema pallidum er årsag til andre sygdomme hos mennesker, herunder frambøsi (underarten pertenue), pinta (underarten carateum) og endemisk syfilis (underarten endemicum).
Symptomerne for syfilis varierer, afhængigt af hvilket af de fire stadier den viser sig i (primært, sekundært, latent og tertiært). I det primære stadie findes traditionelt en enkelt chanker (et fast, smerteløst, ikke-kløende hudsår), i det sekundære findes spredt udslæt ofte omfattende håndflader og fodsåler, i det latente syfilisstadie med begrænsede eller ingen symptomer, og i det tertiær stadie som gumma, neurologiske symptomer eller kredsløbssymptomer. På grund af sygdommens ofte atypiske præsentation kaldes den dog også "den store imitator". Diagnose sker sædvanligvis ved blodprøver, men bakterien kan også visualiseres under mikroskop. Syfilis kan behandles med antibiotika, specifikt den foretrukne intramuskulære penicillin G (gives intravenøst ved neurosyfilis), ellers gives ceftriaxon, og for patienter med alvorlig penicillinallergi gives oralt doxycyclin eller azithromycin.
Syfilis menes globalt at have smittet 12 millioner personer i 1999, hvoraf over 90 % af tilfældene forekom i udviklingslande. Efter et drastisk fald, da penicillin blev udbredt i 1940'erne, er antallet af smittede steget i mange lande siden årtusindskiftet, ofte i kombination med hiv-virus. Dette menes til dels at skyldes usikker seksuel aktivitet blandt mænd, der dyrker sex med andre mænd, øget promiskuitet, prostitution og aftagende brug af kondom.[1][2][3]
Generelt om sygdommen[redigér | rediger kildetekst]
- Syfilis er en alvorlig køns- og infektionssygdom forårsaget af en bakterie, spirokæten Treponema pallidum.
- Bakterien kan smitte gennem skeden og endetarmen. Den kan også komme via blod. Bakterien kan ikke smitte via huden, så det smitter ikke at røre ved en smittet.
- I 2003 blev der i Danmark anmeldt 79 tilfælde af syfilis, og i 2002 34 tilfælde. 75 var mænd og 4 kvinder. 61 var homoseksuelle mænd, 12 heteroseksuelle, en biseksuel og en ukendt. Medianalderen var 36 år. 23 havde kendt HIV-infektion. De fleste tilfælde forekommer i Storkøbenhavn.
- En syfilissvulst kaldes en syfilom. En syfilispatient er en syfilitiker. Syfilisspecialist er en syfilidolog.
- Syfilis hed italienske kopper i Frankrig. I Italien hed sygdommen den spanske syge. I Spanien den engelske syge. I England den franske syge. I Indien den portugisiske syge. I Danmark brugtes betegnelsen fransosen eller den franske syge.
- Christoffer Columbus havde mange spændende ting med hjem til Europa, efter at han i 1492 opdagede "Den Nye Verden". Blandt andet havde søfareren tobak, kakao og majs med i lasten, og han – eller medlemmer af hans besætning – hjembragte syfilis. Det postulerer amerikanske forskere, der har analyseret syfilis' genetik. De har fundet ud af, at nutidens syfilis genetisk er meget nært beslægtet med tropesygdommen "guineakopper", der er udbredt i Sydamerika. Analysen, der er foretaget af forskere fra Emory University, viser, at syfilis er den yngste af de to sygdomme, og de mener, at syfilis er en mutation af guineakopper, og at Columbus' mænd i Sydamerika blev smittet med guineakopper, som ved ankomsten til Europa muterede til syfilis. Teorien understøttes af, at de første registrerede tilfælde af syfilis dukkede op i 1495 – blot to år efter Columbus' hjemkomst. Forskere kalder Columbus' hjembringen af syfilis for skæbnens ironi, da europæerne påførte både kopper og mæslinger til indbyggerne i Den Nye Verden.
Symptomatik[redigér | rediger kildetekst]
Syfilis kan forekomme i et af fire stadier: primært, sekundært, latent og tertiært,[4] og kan også være kongenit.[5] Sir William Osler kaldte sygdommen "den store imitator" på gund af de mange måder, den viser sig på.[4][6]
Primær[redigér | rediger kildetekst]

Primær syphilis modtages typisk via direkte seksuel kontakt med en anden persons infektiøse læsioner.[7] Ca. 3 til 90 dage efter den første udsættelse (gennemsnitligt 21 dag), vise en hudlæsion kaldet en chanker på kontaktstedet.[4] Dette er typisk (i 40 % af alle tilfælde) et enkelt, fast, smerteløst, ikke-kløende, hudsår med ren bund og skarp rand og af en størrelse på mellem 0,3 and 3,0 cm.[4] Læsionen kan dog antage stort set alle former.[8] I dets klassiske form udvikler det sig fra et macula til en papel og endeligt til en erosion eller en ulcus.[8] I nogle tilfælde kan der forekomme flere læsioner (ca. 40 %),[4] hvor flere læsion forekommer hyppigere hos personer, som også er smittet med HIV. Læsionerne kan være smertefulde eller ømme (30 %), og kan forekomme andre steder end på genitalierne (2–7 %). Det hyppigst forekommende sted hos kvinder i livmoderhalsen (44 %), på penis hos heteroseksuelle mænd (99 %), og analt og rektalt er relativt hyppigt hos mænd, der har sex med andre mænd (34 %).[8] Forstørrede lymfeknuder er også hyppigt (80 %) forekommende omkring smitteområdet [4] og opstår omkring 10 dage efter chankerdannelsen.[8] Læsionen kan vare ved i tre til seks uger uden behandling.[4]
Sekundær[redigér | rediger kildetekst]
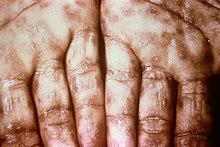

Sekundær syphilis forekommer ca. fire til ti uger efter den primære smitte.[4] Selv om sekundær syfilis er kendt for sine mange forskellige manifestationer, involverer sygdommen oftest huden, slimhinder og lymfeknuder.[9] Der kan forekomme symmetrisk, rød-rosa, ikke-kløende udslæt på torso og ekstremiteterne, herunder håndflader og fodsåler.[4][10] Udslættet kan blive maculopapuløst eller pustuløst. Det kan danne flade, brede og hvidlige, vortelignende læsioner, der kaldes condyloma latum, på slimhinderne. Alle disse læsioner rummer bakterier og er smitsomme. Andre symptomer kan omfatte feber, halsondt,utilpashed, vægttab, hårtab og hovedpine.[4] Sjældne manifestationer omfatter hepatitis, nyresygdom, arthritis, periostitis, opticusneurit, uveitis og keratitis interstitialis.[4][11] De akutte symptomer forsvinder som regel efter tre til seks uger,[11] men ca. 25 % af personerne kan opleve, at sekundære symptomer opstår på ny. Mange personer, der får konstateret sekundær syphilis (40–85 % af kvinder, 20–65 % af mænd) angiver, at de ikke har haft den chanker, der typisk ses i forbindelse med primær syphilis.[9]
Latent[redigér | rediger kildetekst]
Latent syfilis defineres som havende serologisk bevis på smitte.[7] I USA beskrives den desuden som enten tidlig (under ét år efter sekundær syfilis) eller sen (over 1 år efter sekundær syfilis).[11] I Storbritannien bruges en skæringsdato på to år for hhv. tidlig og sen latent syfilis.[8] Ved tidlig latent syfilis kan der forekomme symptomtilbagefald. Sen latent syfilis er asymptomatisk og ikke så smitsom som tidlig latent syfilis.[11]
Tertiær[redigér | rediger kildetekst]

Tertiær syfilis kan forekomme ca. 3 til 15 år efter den primære smitte og kan inddeles i tre forskellige former: gummatøs syfilis (15 %), sen neurosyfilis (6,5 %) og kardiovaskulær syfilis (10 %).[4][11] Ved manglende behandling udvikler en tredjedel af smittede personer den tertiære syfilis.[11]Personer med tertiær syfilis smitter ikke.[4]
Gummatøs syfilis eller sen godartet syfilis forekommer 1 til 46 år efter den primære smitte med et gennemsnit på 15 år. Dette stadie er karakteriseret ved dannelsen af kroniskgummas, som er bløde, tumorlignende inflammerede nodula, der kan variere meget i størrelse. De påvirker typisk hud, knogler og lever men kan forekommer overalt.[4]
Neurosyfilis er en infektion, der vedrører centralnervesystemet. Den kan forekomme i den tidlige fase og være enten asymptomatisk eller vise sig i form af syfilitisk meningitis eller i den sene fase som meningovaskulær syfilis, generel parese eller tabes dorsalis, som er forbundet med dårlig balance eller initialsmerte i underekstremiteterne. Sen neurosyfilis forekommer typisk 4 til 25 år efter den primære smitte. Meningovaskulær syfilis viser sig typisk som apati og epileptisk anfald, generel parese med demens og tabes dorsalis.[4] Der kan også forekomme Argyll Robertson-pupiller, som er bilaterale små pupiller, der trækker sig sammen, når personen fokuserer på nære genstande, men ikke trækker sig sammen, når du udsættes for skarpt lys.
Kardiovaskulær syfilis forekommer sædvanligvis 10–30 år efter smitten. Den mest almindelige komplikation er syfilitisk aortit, som kan føre til dannelse af aneurisme.[4]
Kongenit[redigér | rediger kildetekst]
Kongenit syfilis kan forekomme under graviditet eller under selve fødslen. To tredjedele af nyfødte med syfilis fødes uden symptomer. Over de første par leveår kan blandt andet følgende almindelige symptomer udvikles: hepatosplenomegali (70 %), udslæt (70 %), feber (40 %), neurosyfilis (20 %) og pneumonitis (20 %).Hvis sygdommen ikke behandles, kan der i 40 % af tilfældene forekomme sen kongenit syfilis, som omfatter: sadelnæse, Higoumenakis tegn, sabellægge eller Cluttons led blandt andre.[12]
Årsag[redigér | rediger kildetekst]
Bakteriologi[redigér | rediger kildetekst]

Treponema pallidum-underarten pallidum er en spiralformet, Gram-negativ, meget mobil bakterie.[8][13] Der er tre andre humane sygdomme, som skyldes relateret treponema pallidum, herunder frambøsi (underarten pertenue), pinta (underarten carateum) og endemisk syfilis (underarten endemicum).[4] Modsat undertypen pallidum medfører de ikke neurologisk sygdom.[12] Mennesker er eneste kendte naturlige vært for underarten pallidum.[5] Den kan kun overleve nogle få dage uden vært. Dette skyldes dens lille genom (1.14 MDa), som ikke kan kode de nødvendige stofskifteveje, der skal til for, at den kan udnyttes sine makronæringsstoffer optimalt.Den har en langsom fordoblingstid på over 30 timer.[8]
Smitte[redigér | rediger kildetekst]
Syfilis smitter primært ved seksuel kontakt eller under graviditet fra moderen til fosteret. Spirokæten kan passere gennem intakte slimhinder eller svækket hud.[4][5] Den kan således smitte ved kys i nærheden af en læsion samt ved oral-, vaginal og analsex.[4] Ca. 30 til 60 % af personer, der udsættes for primær eller sekundær syfilis vil udvikle sygdommen.[11] Et eksempel på sygdommens ineffektivitet er det faktum, at en person, der podes med kun 57 organismer, har 50 % risiko for at blive smittet.[8] De fleste (60 %) nye tilfælde i USA forekommer hos mænd, der har sex med mænd. Den kan overføres via blodprodukter. Der testes dog for sygdommen i mange lande, og risikoen er derfor lav. Risikoen for smitte ved deling af kanyler synes at være begrænset.[4] Syfilis kan ikke smitte via toiletsæder, dagligdags aktiviteter, karbade eller brug af andres bestik eller tøj.[14]
Diagnose[redigér | rediger kildetekst]

Syfilis er vanskelig at diagnosticere klinisk tidligt i dens præsentation.[8] Bekræftelse sker enten via blodtest eller direkte visuel inspektion ved brug af mikroskopi. Blodtest er mere almindeligt anvendt, da de er lettere at udføre.[4] Ved diagnostiske test er det dog ikke muligt at skelne mellem sygdommens stadier.[15]
Blodtest[redigér | rediger kildetekst]
Blodtest inddeles i ikke-treponemale og treponemale test.[8] Ikke-treponemale test bruges initialt og omfatter VDRL- (Veneral Disease Research Laboratory) ogRPR-test (Rapid Plasma Reagin). Disse test er dog lejlighedsvis falske positiver, og der kræves bekræftelse ved en treponemal test, f.eks. TPHA- (treponemal pallidum particle agglutination) eller FTA-Abs-(fluorescent treponemal antibody absorption test).[4] Falsk positive resultater af de ikke-treponemale test kan forekomme ved nogle virale infektioner som f.eks. varicella og mæslinger samt ved lymfom, tuberkulose, malaria, endocarditis, bindevævssygdom og graviditet.[7] Treponemale antistoftest bliver sædvanligvis positive to til fem uger efter den primære smitte.[8] Neurosyfilis diagnosticeres ved fund af store antal leukocytter (hovedsagligt lymfocytter) og høje proteinniveauer i cerebrospinalvæske ved udbredelsen af en kendt syfilisinfektion.[4][7]
Direkte test[redigér | rediger kildetekst]
Ved anvendelse af Mørkefeltsmikroskopi af serøs væske fra en chanker kan der foretages en omgående diagnose. Hospitaler har dog ikke altid det nødvendige udstyr eller erfarent peronale, som muliggør test inden for 10 minutter fra indsamling af prøven. Sensitiviteten er rapporteret til næsten 80 % og kan således kun bruges til at bekræfte en diagnose men ikke til udelukkelse af diagnose. Der kan udføres to andre test på en prøve fra chankeren: fluorescerende antistoftest og nukleinsyreamplifikationstest. Ved direkte fluorescerende antistoftest benyttes antistoffer mærket med fluorescein, som binder sig til specifikke syfilisproteiner, mens der ved nukleinsyreamplifikation anvendes teknikker som f.eks. polymerasekædereaktion til registrering af forekomsten af syfilisgener. Disse test er ikke tidssensitive, da der ikke kræves levende bakterier for at stille en diagnose.[8]
Forebyggelse[redigér | rediger kildetekst]
Der forefindes ingen effektivt forebyggende vaccine.[5] Smitterisikoen kan reduceres afgørende, hvis intim kontakt med en smittet person undgås, eller hvis der anvendes kondom. Brug af kondom kan dog ikke eliminere risikoen.[16][14] Derfor anbefaler Centers for Disease Control and Prevention et længerevarende, indbyrdes monogamt forhold med en partner, der ikke er smittet, og afholdenhed fra substanser som alkohol og andre stoffer, der stimulerer risikabel seksuel adfærd.[14]
Kongenit syfilis hos nyfødte kan forebygges ved screening af mødre tidligt i graviditeten og behandling af de smittede.[17] United States Preventive Services Task Force (USPSTF) anbefaler kraftigt universel screening af alle gravide kvinder,[18] mens WHO anbefaler, at alle kvinder testes ved deres første jordmoderbesøg og igen i tredje trimester.[19] Hvis de er positive, anbefales det, at deres partner også behandles.[19] Kongenit syfilis er dog stadig udbredt i udviklingslande, da mange kvinder ikke får nogen svangerskabsrådgivning, og den svangerskabsrådgivning, som andre får, omfatter ikke screening,[17]. Den forekommer også stadig i udviklingslande, fordi de personer, der har størst risiko for at få syfilis (pga. stofmisbrug osv.), også har mindst sandsynlighed for at modtage behandling under graviditeten.[17] Et antal tiltag for at øge adgangen til test synes at reducere udbredelsen af kongenit syfilis i lav- og mellemindkomstlande.[19]
Syfilis er en sygdom med anmeldelsespligt i mange lande, herunder Canada[20] EU[21] og USA.[22] Dette betyder, at personer i sundhedssektoren skal anmelde til offentlige sundhedsmyndigheder, som derefter ideelt sørger for partnerunderretning af personens partnere.[23] Læger kan også opfordre patienter til at bede deres partnere om at søge behandling.[24] CDC anbefaler, at seksuelt aktive mænd, der har sex med andre mænd, testes mindst en gang om året.[25]
Behandling[redigér | rediger kildetekst]
Tidlige infektioner[redigér | rediger kildetekst]
Førstelinjebehandlingen af ukompliceret syfilis er stadig en enkelt dosis intramuskulær penicillin G eller en enkelt dosis azithromycin.[26] Doxycyclin og tetracyclin er alternativer, men på grund af risikoen for medfødte misdannelser anbefales disse ikke til gravide kvinder. Antibiotikaresistens har ført til udviklingen af et antal agenser, herunder macrolider, clindamycin og rifampicin.[5] Ceftriaxon, der er et tredjegenerations cephalosporinantibiotikum, kan være effektivt som penicillinbaseret behandling.[4]
Sene infektioner[redigér | rediger kildetekst]
På grund af den begrænsede penetration af penicillin G i centralnervesystemet anbefales det for personer med neurosyfilis, at de gives store doser intravenøs penicillin i mindst 10 dage.[4][5] Hvis en person er allergisk, kan der bruges ceftriaxon, eller der kan forsøges desensibilisering. Andre sene præsentationer kan behandles med intramuskulær penicillin G en gang om ugen i tre uger. Hvis personen er allergisk, som i tilfældet med tidlig sygdom, kan der bruges doxycyclin eller tetracyclin, dog i længere perioder. Behandlingen i denne periode begrænser yderligere udvikling, men den har kun ringe virkning på den skade, der allerede er sket.[4]
Jarisch-Herxheimer-reaktion[redigér | rediger kildetekst]
En af de potentielle bivirkninger ved behandlingen er Jarisch-Herxheimer-reaktion. Den begynder typisk inden for en time og varer i 24 timer med symtomer som feber, muskelsmerter, hovedpine og takykardi.[4] Den forårsages af de cytokiner, der frigives af immunsystemet som reaktion på lipoproteiner, der frigives fra bristende syfilisbakterier.[27]
Epidemiologi[redigér | rediger kildetekst]

no data <35 35-70 70-105 105-140 140-175 175-210 | 210-245 245-280 280-315 315-350 350-500 >500 |
Syfilis menes at have smittet 12 millioner mennesker i 1999, hvoraf mere end 90 % af tilfældene forekom i udviklingslande.[5] Sygdommen påvirker mellem 700.000 og 1,6 millioner graviditeter pr. år med spontane aborter, dødfødsler og kongenit syfilis til følge. I subsaharisk Afrika er syfilis skyld i ca. 20 % af perinatale dødsfald.[12] Hyppigheden er proportionalt større blandt stiknarkomaner, HIV-smittede og mænd, der har sex med mænd.[1][2][3] I USA var hyppigheden af syfilistilfælde i 2007 seks gange højere hos mænd end hos kvinder, mens fordelingen var næsten lige i 1997.[29] Afroamerikanere udgjorde næsten halvdelen af alle tilfælde i 2010.[30]
Syfilis var meget udbredt i Europa i det 18. og 19. århundrede. I industrialiserede lande faldt hyppigheden af tilfælde hastigt i starten af det 20. århundrede i takt med den udbredte brug af antibiotika indtil 1980'erne og 1990'erne.[13] Siden år 2000 er antallet af syfilistilfælde steget i USA, Canada, Storbritannien og Europa, særligt blandt mænd, der har sex med mænd.[5] Hyppigheden af syfilistilfælde blandt amerikanske kvinder er dog forblevet stabilt i denne periode, og hyppigheden blandt kvinder i Storbritannien er hyppigheden steget men den er steget mindre end for mænd.[31] Der er sket en stigning i hyppigheden blandt heteroseksuelle i Kina og Rusland siden 1990'erne.[5] Dette menes at skyldes usikker sex, herunder seksuel promiskuitet, prostitution og aftagende brug af kondom.[5][32][31]
Ubehandlet syfilis har en dødelighed på 8 % til 58 % med et større dødstal for mænd.[4] Symptomerne for syfilis er blevet mindre alvorlige i løbet af det 19. og 20. århundrede, til dels på grund af udbredelsen af effektiv behandling og til dels på grund af spirokætens aftagende virulens.[9] Ved tidlig behandling, ses kun få komplikationer.[8] Syfilis øger risikoen for hiv-smitte med to til fem gange, og coinfektion er almindelig (30–60 % i et antal bycentre).[4][5]
Historie[redigér | rediger kildetekst]

Syfilis' nøjagtige oprindelse kendes ikke.[4] Den ene af to primære hypoteser er, at syfilis blev bragt til Europa af tilbagevendende besætninger fra Christopher Columbus' rejse til Amerika, den anden, at syfilis fandtes i Europa i forvejen men ikke blev opdaget. Disse kaldes henholdsvis den "columbianske" og den "præcolumbianske" hypotese.[15] Den columbianske hypotese understøttes bedst af den forhåndenværende evidens.[34][35] Den præcolumbianske hypotese understøttes derimod af forskning med dansk bidrag, der har konstateret tilstedeværelsen af syfilis før 1492 i Danmark, Kroatien, Østrig, Tyskland og England.[36]
De første skriftlige kilder, der beskriver et udbrud af syfilis i Europa, er fra 1494/1495 i Napoli, Italien under en fransk invasion.[13][15] Da den blev spredt af hjemvendte franske tropper, blev den først kaldt den "franske syge", og det kaldes den traditionelt stadig. I 1530 blev navnet "syfilis" brugt første gang af den italienske læge og digter Girolamo Fracastoro som titlen på hans digt skrevet på latin i daktyliske heksametre og med beskrivelser af sygdommens hærgen i Italien.[37] Den blev også historisk kaldt "Great Pox".[38][39]
Den sygdomsfremkaldende organisme, treponema pallidum, blev første gang identificeret af Fritz Schaudinn og Erich Hoffmann i 1905.[13] Den første virkningsfulde behandling (salvarsan) blev udviklet i 1910 af Paul Ehrlich, hvorefter der fulgte forsøg med penicillin bekræftelse af virkningen i 1943.[13][38] Før det lykkedes at finde den effektive behandling, var det almindeligt at anvende kviksølv og isolation, hvilket betød, at behandlingen ofte var værre end sygdommen.[38] Kviksølvbehandling bestod i at patienten placeres på et perforeret sæde hvorunder der er en skål med cinnober, der varmes op og derved frigiver kviksølvdampe, patienten har en gummikappe på der slutter tæt ved halsen og går til gulvet omsluttende skål og sæde. Kviksølvsmørekurer med indsmøring i 3-5 gram svinefedt hvori var 30 % kviksølv, eller kviksølvpiller var andre muligheder. Behandlingerne kunne gentages over flere år, P.S. Krøyer fik sådanne behandlinger hvert eneste år fra 1886 til 1904, uden en egentlig diagnose på syfilis.[40] Mange berømte historiske personer, heriblandt Franz Schubert, Arthur Schopenhauer, Édouard Manet[13] og Adolf Hitler,[41] menes at have haft sygdommen.
Samfund og kultur[redigér | rediger kildetekst]
Kunst og litteratur[redigér | rediger kildetekst]

Det første europæiske kunstværk, der fremstiller syfilis, er Albrecht Dürers Mand med syfilis, et træsnit, der menes at forestille en landsknægt, som var en nordeuropæisk lejesoldat.[42] Myten om femme fatale eller "giftige kvinder" i det 19. århundrede menes til dels at være afledt af syfilis' hærgen med klassiske eksempler i litteraturen, der inkluderer John Keats' La Belle Dame sans Merci.[43][44] I det 19. århundredes franske litteratur findes der en række skildringer af sygdommen. Edmond de Goncourt (1822-96) skildrer i sin berømte Journal broderens, Jules de Goncourt (1830-70), død af sygdommen i detaljer. I dagbogen berøres også Guy de Maupassants (1850-93) død af sygdommen samt de 18 måneder, han tilbragte på sindssygehospital som følge af den. Goncourt-brødrenes gode ven Alphonse Daudet (1840-97) levede sine sidste 12 år i et smertehelvede (foruden en række andre symptomer) forårsaget af sygdommen, og det skildrede han indgående i værket La Doulou (da. overs. I smertens rige, 2022), der dog først udkom posthumt i 1930.
Kunstneren Jan van der Straet malede en scene med en rigmand, der bliver behandlet for syfilis med det tropiske træ guaiacum omkring år 1580.[45] Værkets titel er Forberedelse og brug af Guayaco til behandling af syfilis. At kunstneren valgte at medtage dette billede i en serie af værker, der fejrer den nye verden, antyder, hvor vigtig en kur mod syfilis var for den europæiske elite på det tidspunkt, uanset hvor virkningsløs den var. Det rigt kolorerede og detaljerede værk forestiller fire tjenestefolk, der tilbereder blandingen, mens en læger ser til og skjuler noget bag sin ryg, mens den stakkels patient drikker.[46]
Studier fra Tuskegee og Guatemala[redigér | rediger kildetekst]
En af de mest notoriske sager om tvivlsom lægeetik i USA det 20. Århundrede var sagen om Syfilisstudiet fra Tuskegee.[47] Studiet fandt sted i Tuskegee, Alabama og blev støttet af det amerikanske sundhedsvæsen (PHS) I samarbejde med Tuskegee Institute.[48] Studiet begyndte i 1932, mens syfilis var et udbredt problem, og der ikke fandtes en sikker og effektiv behandling.[6] Studiet var udviklet til at måle udviklingen af ubehandlet syfilis. I 1947 var penicillin blevet bekræftet som effektiv kur mod syfilis og var ved at blive almindelig udbredt til behandling af sygdommen. Lederne af studiet fortsatte alligevel studiet og tilbød ikke deltagerne behandling med penicillin.[48] Dette debatteres, og nogle har fundet, at mange af subjekterne blev givet penicillin.[6] Studiet ophørte først i 1972.[48]
Der blev også gennemført syfilisstudier I Guatemala fra 1946 til 1948. De var forsøg på mennesker, der blev sponseret af USA, og som blev gennemført i Juan José Arévalos regeringstid I samarbeje med nogle af Guatemalas sundhedsministerier og embedsfolk. Læger inficerede soldater, fængselsindsatte og psykiatriske patienter med syfilis og seksuelt overførte sygdomme uden forsøgspersonerne informerede samtykke og behandlede dem med antibiotika. I oktober 2010 undskyldte USA formelt over for Guatemala for at have udført disse eksperimenter.[49]
Se også[redigér | rediger kildetekst]
- Seksuelt overførte sygdomme
- Antibiotikaresistens
- ICD-10 Kapitel I - Infektiøse inkl. parasitære sygdomme (WHO's liste)
- Mikrobiom
Referencer[redigér | rediger kildetekst]
- ^ a b Coffin, LS; Newberry, A; Hagan, H; Cleland, CM; Des Jarlais, DC; Perlman, DC (januar 2010). "Syphilis in Drug Users in Low and Middle Income Countries". The International journal on drug policy. 21 (1): 20-7. doi:10.1016/j.drugpo.2009.02.008. PMC 2790553. PMID 19361976.
{{cite journal}}: CS1-vedligeholdelse: Flere navne: authors list (link) - ^ a b Gao, L; Zhang, L; Jin, Q (september 2009). "Meta-analysis: prevalence of HIV infection and syphilis among MSM in China". Sexually transmitted infections. 85 (5): 354-8. doi:10.1136/sti.2008.034702. PMID 19351623.
- ^ a b Karp, G; Schlaeffer, F; Jotkowitz, A; Riesenberg, K (januar 2009). "Syphilis and HIV co-infection". European journal of internal medicine. 20 (1): 9-13. doi:10.1016/j.ejim.2008.04.002. PMID 19237085.
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z æ ø å aa Kent ME, Romanelli F (februar 2008). "Reexamining syphilis: an update on epidemiology, clinical manifestations, and management". Ann Pharmacother. 42 (2): 226-36. doi:10.1345/aph.1K086. PMID 18212261.
- ^ a b c d e f g h i j k Stamm LV (februar 2010). "Global Challenge of Antibiotic-Resistant Treponema pallidum" (PDF). Antimicrob. Agents Chemother. 54 (2): 583-9. doi:10.1128/AAC.01095-09. PMC 2812177. PMID 19805553. Arkiveret fra originalen (PDF) 16. juni 2017. Hentet 11. januar 2014.
- ^ a b c White, RM (13. marts 2000). "Unraveling the Tuskegee Study of Untreated Syphilis". Archives of Internal Medicine. 160 (5): 585-98. doi:10.1001/archinte.160.5.585. PMID 10724044.
- ^ a b c d Committee on Infectious Diseases (2006). Larry K. Pickering (red.). Red book 2006 Report of the Committee on Infectious Diseases (27th udgave). Elk Grove Village, IL: American Academy of Pediatrics. s. 631–44. ISBN 978-1-58110-207-9.
- ^ a b c d e f g h i j k l m Eccleston, K; Collins, L; Higgins, SP (marts 2008). "Primary syphilis". International journal of STD & AIDS. 19 (3): 145-51. doi:10.1258/ijsa.2007.007258. PMID 18397550.
- ^ a b c Mullooly, C; Higgins, SP (august 2010). "Secondary syphilis: the classical triad of skin rash, mucosal ulceration and lymphadenopathy". International journal of STD & AIDS. 21 (8): 537-45. doi:10.1258/ijsa.2010.010243. PMID 20975084.
- ^ Dylewski J, Duong M (2. januar 2007). "The rash of secondary syphilis". Canadian Medical Association Journal. 176 (1): 33-5. doi:10.1503/cmaj.060665. PMC 1764588. PMID 17200385.
- ^ a b c d e f g Bhatti MT (2007). "Optic neuropathy from viruses and spirochetes". Int Ophthalmol Clin. 47 (4): 37-66, ix. doi:10.1097/IIO.0b013e318157202d. PMID 18049280.
- ^ a b c Woods CR (juni 2009). "Congenital syphilis-persisting pestilence". Pediatr. Infect. Dis. J. 28 (6): 536-7. doi:10.1097/INF.0b013e3181ac8a69. PMID 19483520.
- ^ a b c d e f Franzen, C (december 2008). "Syphilis in composers and musicians--Mozart, Beethoven, Paganini, Schubert, Schumann, Smetana". European Journal of Clinical Microbiology and Infectious Diseases. 27 (12): 1151-7. doi:10.1007/s10096-008-0571-x. PMID 18592279.
- ^ a b c "Syphilis - CDC Fact Sheet". Centers for Disease Control and Prevention (CDC). 16. september 2010. Hentet 30. maj 2007.
- ^ a b c Farhi, D; Dupin, N (september-oktober 2010). "Origins of syphilis and management in the immunocompetent patient: facts and controversies". Clinics in dermatology. 28 (5): 533-8. doi:10.1016/j.clindermatol.2010.03.011. PMID 20797514.
{{cite journal}}: CS1-vedligeholdelse: Dato-format (link) - ^ Koss CA, Dunne EF, Warner L (juli 2009). "A systematic review of epidemiologic studies assessing condom use and risk of syphilis". Sex Transm Dis. 36 (7): 401-5. doi:10.1097/OLQ.0b013e3181a396eb. PMID 19455075.
{{cite journal}}: CS1-vedligeholdelse: Flere navne: authors list (link) - ^ a b c Schmid, G (juni 2004). "Economic and programmatic aspects of congenital syphilis prevention". Bulletin of the World Health Organization. 82 (6): 402-9. PMC 2622861. PMID 15356931.
- ^ U.S. Preventive Services Task, Force (19. maj 2009). "Screening for syphilis infection in pregnancy: U.S. Preventive Services Task Force reaffirmation recommendation statement". Annals of internal medicine. 150 (10): 705-9. PMID 19451577.
- ^ a b c Hawkes, S; Matin, N; Broutet, N; Low, N (15. juni 2011). "Effectiveness of interventions to improve screening for syphilis in pregnancy: a systematic review and meta-analysis". The Lancet infectious diseases. 11 (9): 684-91. doi:10.1016/S1473-3099(11)70104-9. PMID 21683653.
- ^ "National Notifiable Diseases". Public Health Agency of Canada. 5. april 2005. Arkiveret fra originalen 9. august 2011. Hentet 2. august 2011.
- ^ Viñals-Iglesias, H; Chimenos-Küstner, E (1. september 2009). "The reappearance of a forgotten disease in the oral cavity: syphilis". Medicina oral, patologia oral y cirugia bucal. 14 (9): e416-20. PMID 19415060.
- ^ "Table 6.5. Infectious Diseases Designated as Notifiable at the National Level-United States, 2009 [a]". Red Book. Hentet 2. august 2011.
- ^ Brunner & Suddarth's textbook of medical-surgical nursing (12th udgave). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. 2010. s. 2144. ISBN 978-0-7817-8589-1.
- ^ Hogben, M (1. april 2007). "Partner notification for sexually transmitted diseases". Clinical infectious diseases: an official publication of the Infectious Diseases Society of America. 44 Suppl 3: S160-74. doi:10.1086/511429. PMID 17342669.
- ^ "Trends in Sexually Transmitted Diseases in the United States: 2009 National Data for Gonorrhea, Chlamydia and Syphilis". Centers for Disease Control and Prevention. 22. november 2010. Hentet 3. august 2011.
- ^ David N. Gilbert; Robert C. Moellering; George M. Eliopoulos. The Sanford guide to antimicrobial therapy 2011 (41st udgave). Sperryville, VA: Antimicrobial Therapy. s. 22. ISBN 978-1-930808-65-2.
{{cite book}}: Forkert|display-authors=3(hjælp) - ^ Radolf, JD; Lukehart SA (editors) (2006). Pathogenic Treponema: Molecular and Cellular Biology. Caister Academic Press. ISBN 1-904455-10-7.
{{cite book}}:|author=har et generisk navn (hjælp)CS1-vedligeholdelse: Flere navne: authors list (link) - ^ "Disease and injury country estimates". World Health Organization (WHO). 2004. Hentet 11. november 2009.
- ^ "Trends in Reportable Sexually Transmitted Diseases in the United States, 2007". Centers for Disease Control and Prevention(CDC). 13. januar 2009. Hentet 2. august 2011.
- ^ "STD Trends in the United States: 2010 National Data for Gonorrhea, Chlamydia, and Syphilis". Centers for Disease Control and Prevention (CDC). 22. november 2010. Hentet 20. november 2011.
- ^ a b Kent, ME; Romanelli, F (februar 2008). "Reexamining syphilis: an update on epidemiology, clinical manifestations, and management". The Annals of pharmacotherapy. 42 (2): 226-36. doi:10.1345/aph.1K086. PMID 18212261.
- ^ Ficarra, G; Carlos, R (september 2009). "Syphilis: The Renaissance of an Old Disease with Oral Implications". Head and neck pathology. 3 (3): 195-206. doi:10.1007/s12105-009-0127-0. PMC 2811633. PMID 20596972.
- ^ The Metropolitan Museum of Art Bulletin, Summer 2007, pp. 55–56.
- ^ Rothschild, BM (15. maj 2005). "History of syphilis". Clinical infectious diseases: an official publication of the Infectious Diseases Society of America. 40 (10): 1454-63. doi:10.1086/429626. PMID 15844068.
- ^ Harper, KN; Zuckerman, MK; Harper, ML; Kingston, JD; Armelagos, GJ (2011). "The origin and antiquity of syphilis revisited: an appraisal of Old World pre-Columbian evidence for treponemal infection". American journal of physical anthropology. 146 Suppl 53: 99-133. PMID 22101689.
- ^ Skeletter med frygtet sygdom på lollandsk kirkegård kan ændre verdenshistorien. Tv2øst 2020
- ^ Nancy G. "Siraisi, Drugs and Diseases: New World Biology and Old World Learning," in Anthony Grafton, Nancy G. Siraisi, with April Shelton, eds. (1992). New World, Ancient Texts (Cambridge MA: Belknap Press/Harvard University Press), pages 159-194
- ^ a b c Dayan, L; Ooi, C (oktober 2005). "Syphilis treatment: old and new". Expert opinion on pharmacotherapy. 6 (13): 2271-80. doi:10.1517/14656566.6.13.2271. PMID 16218887.
- ^ Knell, RJ (7. maj 2004). "Syphilis in renaissance Europe: rapid evolution of an introduced sexually transmitted disease?" (PDF). Proceedings. Biological sciences / the Royal Society. 271 Suppl 4 (Suppl 4): S174-6. doi:10.1098/rsbl.2003.0131. PMC 1810019. PMID 15252975.
- ^ Ib Søgaard, Krøyer - bag facaden, side 16-17, ISBN 87-88602-18-4
- ^ "Hitler syphilis theory revived". BBC News. 12. marts 2003.
- ^ Eisler, CT (vinteren 2009). "Who is Dürer's "Syphilitic Man"?". Perspectives in biology and medicine. 52 (1): 48-60. doi:10.1353/pbm.0.0065. PMID 19168944.
- ^ Hughes, Robert (2007). Things I didn't know : a memoir (1st Vintage Book udgave). New York: Vintage. s. 346. ISBN 978-0-307-38598-7.
- ^ Wilson, [ed]: Joanne Entwistle, Elizabeth (2005). Body dressing ([Online-Ausg.] udgave). Oxford: Berg Publishers. s. 205. ISBN 978-1-85973-444-5.
{{cite book}}:|first=har et generisk navn (hjælp) - ^ Reid, Basil A. (2009). Myths and realities of Caribbean history ([Online-Ausg.] udgave). Tuscaloosa: University of Alabama Press. s. 113. ISBN 978-0-8173-5534-0.
- ^ "Preparation and Use of Guayaco for Treating Syphilis" Arkiveret 21. maj 2011 hos Wayback Machine. Jan van der Straet. Retrieved 6 August 2007.
- ^ Katz RV; Kegeles SS; Kressin NR; et al. (november 2006). "The Tuskegee Legacy Project: Willingness of Minorities to Participate in Biomedical Research". J Health Care Poor Underserved. 17 (4): 698-715. doi:10.1353/hpu.2006.0126. PMC 1780164. PMID 17242525.
- ^ a b c "U.S. Public Health Service Syphilis Study at Tuskegee". Centers for Disease Control and Prevention. 15. juni 2011. Hentet 7. juli 2010.
- ^ "U.S. apologizes for newly revealed syphilis experiments done in Guatemala". The Washington Post. 1. oktober 2010. Hentet 1. oktober 2010.
The United States revealed on Friday that the government conducted medical experiments in the 1940s in which doctors infected soldiers, prisoners and mental patients in Guatemala with syphilis and other sexually transmitted diseases.
Litteratur[redigér | rediger kildetekst]
- Parascandola, John. Sex, Sin, and Science: A History of Syphilis in America (Praeger, 2008) 195 pp. ISBN 978-0-275-99430-3 excerpt and text search
- Shmaefsky, Brian, Hilary Babcock and David L. Heymann. Syphilis (Deadly Diseases & Epidemics) (2009)
- Stein, Claudia. Negotiating the French Pox in Early Modern Germany (2009)
Eksterne henvisninger[redigér | rediger kildetekst]
 |
Wikimedia Commons har medier relateret til: |
- Statens Seruminstitut
- 27 January 2005, NewScientist.com: Syphilis cycles not driven by risky sex Arkiveret 4. april 2005 hos Wayback Machine
- Science, Vol 289, Issue 5480, 723, 4 August 2000: Columbus, Syphilis, and English Monks Citat: "...Now, paleopathologist Anthea Boylston of the University of Bradford and her colleagues have uncovered evidence of a local miniepidemic that predates Columbus's homecoming...Radiocarbon dating of the most obvious syphilis sufferer revealed that the man died between 1300 and 1450, well before Columbus's birth..."
- PBS: Secrets of the Dead. The Syphilis Enigma Arkiveret 10. april 2005 hos Wayback Machine Citat: "...The earliest signs of syphilis in humans date back to about 2000 years ago, in remains found on the Colorado Plateau of North America...But who knows? There are many places throughout the world that have not been examined for skeletal evidence of syphilis..."
