Human immundefektvirus
| HIV | |
|---|---|
 HIV virion | |
| Videnskabelig klassifikation | |
| Domæne | Vira (Virus) |
| (urangeret) | Gruppe VI (ssRNA-RT) |
| Familie | Retroviridae (Retrovirus) |
| Slægt | Lentivirus |
| Arter | |
| |
| Hjælp til læsning af taksobokse | |

Human immundefektvirus, HIV (globalt anvendt videnskabelig betegnelse, men hiv er dansk officiel stavemåde[1][2]) er en lentivirus af retrovirusfamilien, der forårsager erhvervet immundefektsyndrom – bedre kendt som AIDS.[3] AIDS er en dødelig tilstand, hvor immunsystemet svækkes i en grad, at kroppen ikke kan beskyttes mod mikrober. Derved opstår opportunistiske infektioner, altså infektioner med bakterier og svampe, der normalt findes i eller på kroppen. Hiv-smitte sker via blod, sæd, vaginalsekret, preseminal væske eller modermælk. I disse kropsvæsker er virusset til stede både som viruspartikler og som inficerede immunceller. Af disse har sæd den klart største koncentration af viruspartikler. Ubeskyttet sex er derfor den vigtigste smittevej ved siden af anvendelse af forurenede kanyler, modermælk, og transmission fra moder til børn ved fødslen. Smitte ved blodtransfusion er for det meste ophørt i industrialiserede lande, da der nu stilles meget strenge krav til afprøvning af blodprodukter. Ulykker kan dog forekomme.
HIV-infektion anses som pandemisk af Verdenssundhedsorganisationen (WHO). Det er anslået mellem 40 og 50 millioner smittede verden over, over 60% af dem i Afrika syd for Sahara. Fra 1981 til 2006 er mere end 25 millioner mennesker døde af AIDS.[4] Hiv-smittede udgør 0,6% af verdens befolkning. Alene i 2005 døde mellem 2,4 og 3,3 millioner mennesker af aids, hvoraf mere end 570.000 var børn. Der dør stadig omkring to millioner mennesker af HIV om året (2020).[5] En tredjedel af det samlede antal dødsfald er sket i Afrika syd for Sahara. Epidemien har for de hårdest berørte lande i Afrika ført til enorme tilbageslag i økonomisk og social udvikling, og er en vigtig årsag til øget fattigdom.[6]
HIV blev officielt påvist 5. juni 1984. Virussets tidligste betegnelse var HTLV-III (Human T-lymphotropic virus-III). Andre navne som blev brugt på virusset i epidemiens begyndelse, var LAV (Lymphadenopathy-associated virus) og ARV (AIDS associated retrovirus).
Smittemåde[redigér | rediger kildetekst]

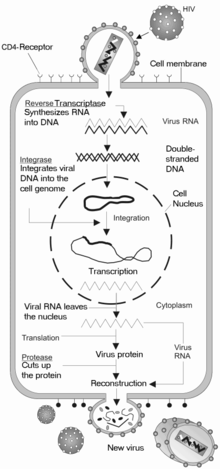
HIV er et retrovirus, hvilket betyder, at det angriber levende celler i kroppen ved at binde sig til cellens overflade og sender sit genetiske materiale (RNA) ind i værtscellen, hvor det omdannes til DNA og indarbejdes i cellens eget genetiske materiale. Da virus ikke har eget stofskifte, udnytter det værtscellens stofskifte til at skabe kopier af sig selv.
Virusset angriber især de immunceller, som kaldes CD4-positive T-hjælpeceller (CD4+ eller T-4). CD4 er en type lymfocyt (undergruppe af hvide blodlegemer) som normalt beskytter kroppen mod virusinfektioner. Hiv kan komme udenom immunsystemet ved at binde sig fast til overfladen på forskellige immunceller (bl.a. makrofager og CD4) og trænger herefter ind i cellerne.
Når et tilstrækkeligt stort antal af disse celler er smittet, vil hele reguleringen af immunsystemet bryde sammen. Idet virusset trænger ind i cellen, "omdefineres" (revers transkriptase) cellens funktion og bliver en "fabrik" for reproduktion af nye virus eksemplarer, hvilke igen inficerer nye celler. Efterhånden bryder således immunsystemet ned. En række af de såkaldte opportunistiske infektioner vil da forekomme – det vil sige, infektioner, som kroppen normalt holder stand imod, men som udnytter immunsystemet svækkelse til at blusse op og angribe kroppen. De mest almindelige af disse opportunistiske infektioner er Pneumocystis carinii pneumoni (PCP) eller med sit nyere navn Pneumocystis jeroveci pneumoni, som er en svampeinfektion i lungerne, der meget sjældent ses hos patienter uden AIDS. Andre opportunistiske infektioner kan være svampeinfektioner i spiserøret og/eller munden, vedvarende herpes simplex, kryptokokkinfektion og hjernetoxoplasmose.
Smitteveje[redigér | rediger kildetekst]

HIV smitter primært ved ubeskyttet sex hvor inficeret sæd eller blod kommer i kontakt med partnerens slimhinder, fx i vagina, anus eller mundhulen. Smitte via munden er dog mindre sandsynligt, da spyt i munden indeholder store mængder af de naturlige enzymer som nedbryder virusset. Mund og tandkød kan dog have usynlige ridser og sår, som kan danne en åben port for virusset. Andre kønssygdomme, fx herpes og klamydia, øger risikoen for overførsel, fordi der dannes sår i slimhinden, som gør den mindre modstandsdygtig.
HIV kan overføres til alle, uanset køn eller seksuel orientering, men er i sig selv ikke et meget smitsomt virus. Særlige betingelser må ligge til grund for at transmission skal kunne ske. Transmissionsmediet skal indeholde høje koncentrationer af viruspartikler for at inficere de immunceller i kroppen som det er afhængig af for at reproducere sig (primært CD4-positive T-hjælpeceller). I praksis er det kun blod, sæd og skedesekret, der har tilstrækkelig høj koncentration af virus, mens Spyt, tårevæske, urin og afføring indeholder for lave koncentrationer, til at det udgør nogen reel fare for infektion. Dette skyldes naturlige enzymer i disse kropsvæsker, som nedbryder virusset og reducerer og næsten fjerner dets evne til at inficere immuncellerne (CD4-celler).
Homoseksuelle er i den vestlige verden (USA og Vesteuropa) og Latinamerika statistisk overrepræsenteret. I Østeuropa og Asien, er stofmisbrug den almindeligste smittemåde, men der er formentlig nogen underrapportering af homoseksuelle transmissioner. Der er også nogle mænd der

har sex med andre mænd, uden at de definerer sig selv som homofile. I Afrika er heteroseksuel transmission det almindeligste.
Transmission sker lettere fra mand til mand end fra mand til kvinde eller omvendt, eftersom virusset primært findes i større koncentrationer i sæd fra manden og i langt mindre grad i kvindelige vaginalsekreter, og eftersom indersiden af skeden er tykkere og mere modstandsdygtig over for ridser og sår under samleje. Ubeskyttet analsex, anses derfor for at være særdeles højrisikobetonet, og væsentligt mere risikobetonet end ubeskyttet vaginalsex.
Som en række andre infektionssygdomme kan hiv også overføres ved blod, henholdsvis ved at bruge urene kanyler, ved blodtransfusion eller brug af urene instrumenter i forbindelse med et kirurgisk indgreb. Transmission ved blodtransfusion sker dog ikke i Danmark i dag. I 1985 blev det indført strenge krav til hiv-testning af blod som afgives ved danske blodbanker.
Selv under optimale betingelser for virusset, vil det ikke nødvendigvis smitte. Den vigtigste faktor, der afgør smittefarligheden, er mængden af viruspartikler i blod eller sæd, såkaldt virus load. Lav virus load reducerer transmissionsrisikoen betydeligt, samtidig med at den ved høj virus load øges tilsvarende.
Virus load er særlig høj i månederne lige efter infektion har fundet sted, og under udviklingen af aids. Det betyder, at nysmittede som ikke kender deres infektionsstatus, og fortsætter med at praktisere ubeskyttet sex eller at bruge urene kanyler, er potente germcarriers. I tiden mellem transmission og udvikling af aids, hvilket kan tage mange år, vil virus load stadig være lav eller ligge på moderate niveauer, samtidigt med at immunsystemet undertrykkes.
Idet infektionen kommer under rigtig antiretroviral behandling, vil virusmængden falde til så lave niveauer, at den ikke længere kan måles, og den hiv-positive er i realiteten ikke længere smittefarlig. Virusset forbliver dog i kroppen, men kan ikke længere registreres.
Undertyper af HIV[redigér | rediger kildetekst]
En af de største vanskeligheder i behandlingen af HIV er virussets store genetiske variation.[7] Der er to hovedtyper af hiv – hiv-1 og hiv-2. Hiv-1 er relateret til virusser fundet i gorillaer og chimpanser i Vestafrika (SIV), mens hiv-2 er relateret til vira fundet i abearten Sodfarvet Mangabey, der findes i skovene fra Senegal til Ghana. Det er HIV-1 gruppe M-virus, som er det dominerende og som forårsager aids. Gruppe M kan igen opdeles i flere undertyper baseret på deres genetiske data. Hiv-2 anses for at være mindre virulent og mindre smitsom end hiv-1.
HIV-1 Gruppe M[redigér | rediger kildetekst]
Her nævnes kun gruppe M da det er i denne gruppe man finder de undertyper, der indeholder patogene strenge.
Gruppe M er den mest almindelige type af HIV. Mere end 90% af alle tilfælde af HIV stammer fra denne gruppe. Inden for gruppe M er der mange undertyper, der er beskrevet som Subtype A, osv. Der er også en kombination af forskellige former for undertyper, såkaldte CRF (Cirkulant Recombinant Forms), som også er nummererede. CRF12_BF vil således betyde en kombination af subtype B og subtype F.
- Undertype A: Normal i Vestafrika[8]
- Undertype B: Den mest almindelige i Europa, Amerika, Thailand og Australien[9]
- Undertype C: Top, Sydafrika, Indien og Nepal[9]
- Undertype D: Er kun registreret i Østafrika og Centralafrika[9]
- Undertype E: Er kun registreret i kombination med subtype A (CRF01_AE)[9]
- Undertype F: Er fundet i Centralafrika, Latinamerika og Østeuropa[10]
- Undertype G (og CRF02_AG) er kun fundet i Afrika og Central Europa[10]
- Undertype H: Er kun registreret i det centrale Afrika[10]
- Undertype I: Er nu omdefineret som CRF04_cpx, hvor CPX repræsenterer kompleks rekombination for flere undertyper
- Undertype J: Er kun registreret i vest, nord og centrale Afrika og Vestindien.[11]
- Undertype K: Er kun registreret i Congo og Cameroun[10]
Disse subtyper kan så inddeles i nye undertyper, som derefter benævnes Subtype A1, A2, B1, B2 osv.
HIV-02[redigér | rediger kildetekst]
Hiv-02 har kun sporadisk været registreret udenfor Vestafrika.
Resistens[redigér | rediger kildetekst]
Resistens over for antiretroviral behandling skyldes genetiske mutationer mellem forskellige undertyper af virus. The Stanford HIV Drug Resistance Database og The International AIDS Society ajourfører løbende en liste over de mest almindelige resistente former.
Superinfektion[redigér | rediger kildetekst]
Superinfektion betegner en tilstand, hvor en allerede inficeret person inficeres igen af en anden streng af virusset.[12] Det kan forekomme, hvis ikke den inficerede person ændrer risikoadfærd, men fortsætter med udveksling af brugte kanyler eller ubeskyttet sex. Super-infektion kan føre til resistensudvikling og hurtigere sygdomsprogression samt mutation, der skaber mere potent virus som de hidtil kendte mediciner ikke reagerer imod.[12] Pr. 2005 var der kun 16 registrerede tilfælde af superinfektion på verdensplan.
Symptomer[redigér | rediger kildetekst]
Sygdomsforløbet for en HIV-smittet person går typisk igennem fire faser. Der kan dog hos enkelte patienter være afvigelser, fx fravær af primærinfektion eller hurtig progression af symptomatisk fase.[13]
Stadium 1: Primær-infektion[redigér | rediger kildetekst]
Omkring halvdelen af de smittede vil dog få en akut reaktion 2 til 3 uger efter infektion i form af svær influenza, høj feber og hævede lymfekirtler som kan ligne mononukleose. Andre symptomer omfatter udslæt, diarré, hoste, og hvidt belæg på mandlerne. Dette kaldes primærinfektion. Efter omkring en måned, vil disse symptomer aftage og de fleste inficerede personer kan leve symptomfrit i mange år.
Stadium 2: Asymptomatisk fase[redigér | rediger kildetekst]
Efter primærinfektions-fasen indtræffer en asymptomatisk fase, hvor der er ingen eller få symptomer. Hos de fleste personer varer dette 7-10 år, men hos enkelte kan det vare fra et og op til tyve år. Nogle vil imidlertid udvikle let forstørrede lymfeknuder flere steder i kroppen og have diffuse feber- eller hedefornemmelser og tiltagende træthed. Under denne fase falder CD4-tallet gradvist og når det når under 500 kopier pr. ml blod begynder der at komme symptomer.
Stadium 3: Symptomatisk fase[redigér | rediger kildetekst]

Ved faldet af CD4-tallet vil en bred vifte af mere diffuse, men mere og mere specifikke symptomer melde sig. Disse vil variere fra individ til individ, men visse symptomer er tilbagevendende. Man vil gå kraftigt ned i vægt, være plaget af feber, kraftig nattesved, udmattelse og træthed, betydeligt forstørrede lymfeknuder, diarré, candida-infektion i munden eller spiserøret, helvedesild samt stigende problemer med udbrud af herpes.
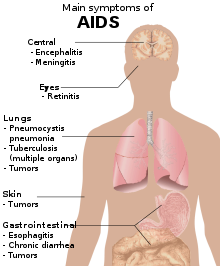
Stadium 4: Aids[redigér | rediger kildetekst]
Efter en periode med yderligere forværring vil CD4-tallet blive så lavt, at immunsystemet ikke længere bliver aktiveret af fremmede mikrober. Patienten vil begynde at få opportunistiske infektioner, malign cancer, wasting (tab af muskel- og fedtmasse) og evt. demens. Det er kombinationen af HIV-infektion og disse sygdomme, som er definerende for AIDS.
Hyppigt forekommende AIDS-definerende sygdomme
- Pneumocystisk pneumoni
- Candidiasis (eosophagus)
- Tuberkulose
- Cerebral toxoplasmose
- Kaposis sarkom (hud- og slimhindecancer)
- Lymphom (Non-hudgkin)
- AIDS associeret wasting
Prognose[redigér | rediger kildetekst]
Når de AIDS-definerende sygdomme opstår, vil de fleste patienter dø inden for 2 år, hvis ikke de sættes i antiviral behandling [14]. Et review af otte kohortestudier fandt, at overlevelsen efter udvikling af AIDS var mellem 6-19 måneder, med et gennemsnit på 10 måneder. De største risikofaktorer var alder, lavt CD4-tal og høj mængde virus i blodet.[15] De fleste af studierne var imidlertid udført i afrikanske lande, hvor forventet levealder i forvejen er betydeligt lavere end i Danmark og hvor tilgængeligheden af antiviral behandling er dårligere. Det er derfor tvivlsomt om resultaterne kan generaliseres.
Med antiviral behandling vil overlevelsen hos nogle patienter være lige så god, som raske. Men behandlingen vil være livslang og medfører bivirkninger.[14]
Påvisning (HIV-test)[redigér | rediger kildetekst]
Ved hiv-testning er det typisk antistoffer mod virus, som kroppen selv danner, der måles efter og ikke virus selv. Grunden til dette er, at virus i en del tilfælde kun findes i målbare mængder i den tidlige fase af infektionen, hvorefter det kan være umåleligt i flere år, selv i ubehandlede individer. Patienten er imidlertid stadigvæk smittet, ligesom patienten kan smitte andre. Af denne grund foretrækker man i de fleste tilfælde at måle efter antistoffer, da disse kan måles i hele infektionen. Det kan dog tage en periode fra infektion og indtil sådanne antistoffer dannes. Tiden mellem infektion og dannelse af antistoffer er en såkaldt vindue periode, hvor en HIV-test kan give falsk negativt resultat, mens man i virkeligheden er inficeret. Da mængden af virus er størst i de første måneder efter infektion, kan dette betyde, at man er meget smitsom uden at vide det. Længden af vinduesperioden er variabel og afhænger sandsynligvis både af faktorer relateret til virusset og til den smittede. Langt de fleste smittede vil udvikle antistoffer der kan måles indenfor 3 måneder efter infektion, og det har derfor været standardanbefalingen at tage testen efter denne periode er gået. I meget sjældne tilfælde er der rapporteret om vinduesperioder på op til 6 måneder. Yderligere er der nogle ganske få individer der aldrig udvikler antistoffer og derfor vedbliver med at teste negativt på antistoftests. Disse personer udvikler typisk AIDS meget hurtigt efter infektion.
Moderne antistoftests har imidlertid kraftigt reduceret længden af vinduesperioden. Såkaldte 3. generationstests kan udover IgG antistoffer også påvise IgM antistoffer, som kan måles tidligere i forløbet. Pga. disse fremskridt vil langt de fleste smittede teste positivt indenfor 6 uger efter smitte.
Til at måle tidlig infektion kan anvendes en såkaldt p24 antigen test, som kan detektere proteinet p24 fra selve virusset (i modsætning til antistoffet). Dette protein er typisk målbart få uger efter smitte, og som regel også under fasen med akut HIV infektion. Denne test er derfor velegnet til diagnose af akut infektion. Imidlertid bliver p24 ofte umåleligt igen efter yderligere nogle uger, så testen kan ikke anvendes til generel diagnostik. Til gengæld vil antistofferne typisk være målbare når p24 bliver umålelig.
Baseret på disse observationer, er der udviklet såkaldte 4. generations duo/kombi tests der måler på både antistoffer og p24-antigen (et protein fra selve virus). Pga. denne kombination er tiden mellem infektion og sikker detektering således blevet drastisk reduceret. I Danmark regner Sundhedsstyrelsen en sådan duo test for sikker 1 måned efter infektion, men anbefaler senere gentestning hvis der foreligger stor smitterisiko, og der er symptomer på akut HIV-infektion. I Danmark anvendes kombi-testen på mange, men ikke alle, klinikker for kønssygdomme. En del landes sundhedsstyrelser, bl.a. USA's CDC, fastholder, at en test først er helt sikker 3 måneder efter infektion.
Den almindelige HIV test er bevidst lavet meget følsom for at undgå at overse infektioner. Der er imidlertid en lille risiko for falsk positiv resultater (typisk hos 1 ud af 200 negative). Som følge heraf skal en positiv antistof/duo-test altid bekræftes af en mere kompliceret test, et såkaldt Western Blot. I Danmark vil en positiv antistoftest automatisk blive sendt til Western Blot analyse inden patienten får svaret. Pga. denne kombination af tests er det endelige resultat som patienten får meget nøjagtigt. Hvis Western Blot testen er positiv, vil der i forbindelse med at patienten får svaret, blive taget en ny blodprøve der også testes. Dette for at gardere sig imod den teoretiske risiko for forbytning af prøver eller forurening af den første prøve.
Andre typer af test måler tilstedeværelsen af HIV-RNA. Disse kaldes PCR eller NAT tests, og kan typisk påvise HIV-smitte meget tidligt (dage) efter infektion, men er forholdsvist dyre. Der er også øget risiko for falsk positive resultater. PCR-testen bruges mest til at måle mængden af virus i blodet hos HIV-smittede med henblik på planlægning af behandlingen.
Alle de ovenfor beskrevne tests baserer sig på udtag af en blodprøve, der sendes til et laboratorium. Svaret vil typisk foreligge indenfor en uges tid. Der findes også såkaldte hurtig/quick antistof-test der kan give svar allerede 20 min. efter prøveudtagning. På den måde slipper patienten for at skulle komme ind anden gang for at hente resultatet (en hel del dukker aldrig op for at hente svaret), ligesom man mindsker en potentielt ubehagelig ventetid. Ved disse tests er vinduesperioden lidt længere, 8-12 uger. Der ses desuden en øget forekomst af falske positive resultater, idet patienten får resultatet inden dette er bekræftet ved Western Blot. I populationer med lav udbredelse af HIV, vil et positivt resultat fra en sådan test have større sandsynlighed for at være falsk positivt end for at repræsentere HIV infektion. Derfor skal positive svar altid bekræftes af en almindelig hiv test (ligesom laboratorietest også skal bekræftes som beskrevet ovenfor).
Behandling[redigér | rediger kildetekst]
Trods vanskelighederne med at udvikle vaccine, er der nu en effektiv behandling mod virussets evne til at formere sig i kroppen, og dermed dets evne til at forårsage sygdom. Med korrekt behandling behøver en HIV-infektion ikke længere at udvikle sig dødeligt. De fleste hiv-smittede, som modtager behandling, vil være i stand til at leve næsten normal levetid og næsten uden symptomer.
Det store vendepunkt i behandlingen af hiv kom med indførelsen af HAART (Highly Active Antiretroviral Therapy) i 1996. Dette er en kombinationsbehandling bestående af mindst tre forskellige antiretrovirale lægemidler som "hegner" virusset inde, og forhindrer det i at replikere sig. De antiretrovirale lægemidler angriber vitale processer i hivs reproduktion (revers transkriptase, integrase og protease). Kombinationsbehandling vil sige at angribe alle disse processer samtidigt. Så længe virusset er forhindret i at formere sig, kan nye celler ikke blive inficeret og sygdom vil ikke indtræffe. HAART er resultatet af en intens international forskning og repræsenterer en af de største gennembrud i medicinens historie.
Hvis lægemidlerne skal have fuld effekt, er man afhængig af at tage dem hver dag livet ud, og på det rigtige tidspunkt og på den rigtige måde. Intet lægemiddel stiller så høje krav til patientens efterlevelse som HAART. Slutter man at tage sin medicin, vil virusset straks blusse op igen i kroppen, og CD4-niveauerne vil falde. At glemme at tage sin medicin, vil sige at "skære et hul" i hegnet. Det er nok at én viruspartikel passerer igennem, for at begynde at replikere og i sidste ende udvikle resistens. Det er anslået, at 95 % af medicinen må tages for at have fuld effekt. Dette betyder, at man ikke kan glemme at tage en dosis mere end én gang hver sjette uge.
På grund af de høje omkostninger til forskning og produktion, er HAART meget dyrt. The British hiv Association (BhivA) har beregnet, at for en hiv-patient i de industrialiserede lande, vil kun lægeudgifter beløbe sig til gennemsnitlig 3,6 millioner i et menneskealder-perspektiv.[16],[17] I lande udenfor den rige verden er tilgængeligheden til livreddende behandling, derfor meget lav . Dette er forsøgt afhjulpet gennem oprettelsen af UNAIDS og The Global Fund, som er et internationalt samarbejde mellem private og offentlige instanser. Adgangen til livreddende medicin i de fattige lande er stigende, men stadig er det en meget lang vej at gå, før alle de hivinficerede kan få tilbud om livreddende hjælp. Problemer i form af distribution, mangel på medicinsk infrastruktur i de underudviklede lande og adgang til dyr laboratorieteknologi, der kræves til test og smitteopsporing, udgør også væsentlige hindringer. Det samme gælder tabuiserede holdninger til seksualitet og benægtelse af hiv som en seksuelt overført sygdom. HAART kræver også en høj grad af efterlevelse fra den hiv-inficerede selv for at være effektiv. Få lægemidler er så afhængige af at blive taget korrekt og til tiden som HAART. Hvis man glemmer en dosis, kan det betyde at "klippe hul i hegnet", som forhindrer hiv i at replikere, og virusset kan i værste fald blive resistent og ikke reagere på medicinen. For store grupper af narkomaner, som lever uorganiserede liv eller for folk i kulturer, der er mindre tilbøjelige til at styre deres liv efter uret end folk i moderne, udviklede lande, kan dette være et alvorligt problem. For lande udenfor den rige verden, er det nu kun Thailand og Brasilien der tilbyder behandling til mere end 50 procent af de smittede. Det har været muligt, fordi begge lande har en veludviklet farmaceutisk industri, der er i stand til at producere billige kopimediciner selv.
Udover den kemiske medicinering, vil den HIV-inficerede også være afhængig af andre positive foranstaltninger med henblik på bedst muligt at kunde leve med sin diagnose. Sund kost og fysisk aktivitet er særligt vigtig for HIV-smittede til at opretholde et stærkt, infektionsforebyggende immunsystem. Det samme gælder for mental sundhed. HIV er en sygdom der er forbundet med skam, der påvirker den hiv-syges selvbillede meget stærkt. Terapi og selvhjælpsgrupper og alt, der kan bidrage til at øge selvtillid og selvværd, er ekstremt vigtigt for at opretholde en stærk immunrespons og en god almen sundhedstilstand.
Det udvikles stadigt nye og mere avancerede lægemidler mod HIV. Kun siden 2000 har det været en enorm udvikling med hensyn til, hvor mange piller som skal tages dagligt. Fra op til 20 til 30 piller flere gange dagligt kan man nu nøjes med én tablet én gang dagligt.
Prognosen for patienter med hiv under optimal behandling, er i øjeblikket meget god, men et fuldstændig empirisk belæg herfor har man af naturlige grunde endnu ikke. Men der er i dag generel enighed blandt infektionslæger om at HIV-patienter som er under optimal behandling, kan forvente at leve normal livslængde. Udover de problemer der følger af stigmatisering og den skam som en HIV-diagnose er forbundet med, og som fører til at de fleste HIV-smittede bærer på sin sygdom i hemmelighed, er det i dag med hensyn til det legemlige, muligt at leve nogenlunde jævnt med HIV.
Der er ingen kendte eksempler på, at HIV-patienter i HAART-behandling har smittet andre med HIV, når de følger behandlingen korrekt.
Hovedgrupper af HIV-mediciner[redigér | rediger kildetekst]
Der er syv hovedgrupper af hiv-mediciner og som beskriver de vitale processer i hivs reproduktion og som de antiretrovirale mediciner er designet til at hæmme. Inden for de vigtigste grupper findes en bred vifte af brand lægemidler.[18]
- Nucloisid revers transkriptase-hæmmere (NRTI)
- Non nucloisid reverse transkriptase-hæmmere (NNRTI)
- Protease-hæmmere
- Fusions-hæmmere
- Integrase-hæmmere
- Adgangs-hæmmere
- Kombinationsmediciner (flere i én pille)
Udfordringer ved vaccine[redigér | rediger kildetekst]
I løbet af de første 10 til 15 år med HIV-epidemien, var lægevidenskaben i vildrede med hensyn til at finde livreddende behandling af HIV-infektion. I 1987, blev kræftmedicinen AZT (eller Zidovudin) forsøgt. Den gav en kortvarig virkning indtil HIV udviklede resistens, og den gav også meget kraftige bivirkninger.
Trods intens indsats, er der stadig ingen vaccine eller en effektiv kur mod HIV-virusset. Årsagen til vanskelighederne med at producere vaccine er virussets store genetiske variation og hurtige replikationsevne. Sammenlignet med andre vira, er HIV her enestående. For hver replikation af virusset ændrer det "ansigt" og bliver modstandsdygtigt. Hvis vi tager et øjebliksbillede af HIV, vil det være muligt at udvikle en effektiv vaccine mod virusset, som det ser ud nu og her. Men ved næste replikation vil virusset have ændret sin overfladestruktur netop så meget, at vaccinen ikke vil genkende det. HIV har et unikt tempo og mangfoldighed, som gør det fysisk umuligt at følge det. På grund af sin evne til at snige sig væk fra ethvert kemisk modangreb, er hiv ofte omtalt som et særlig "intelligent" virus.
De nyeste forsøg med en vaccine mod HIV er gjort med RNA-vacciner.
Epidemiologi[redigér | rediger kildetekst]
Dette afsnit er forældet |
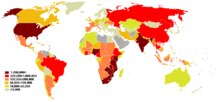
Ved udgangen af 2009 forventes cirka 46 til 50 millioner mennesker på verdensplan at være smittet med HIV. Tallet er noget usikkert på grund af ufuldstændig rapportering i de forskellige lande, og fordi diagnostiske metoder og kriterier kan variere. Det anslås, at næsten 30 millioner mennesker er døde af aids, siden sygdommen blev opdaget i 1981. HIV er vor tids værste sundhedsmæssige katastrofe, og den værste i menneskehedens historie nogensinde målt i antallet af døde og berørte. I 2005 døde omkring 2.8 millioner mennesker på grund af AIDS, 570.000 af dem var børn under 15 år.
Hver dag sker der 15.000 nye transmissioner af HIV. Hver dag dør mellem 6000 og 9000 af aids. Historien om hvordan en enkelt viruspartikel har endt med at blive historiens største dræbermaskine, vil blive stående som en af de store gåder i fremtiden.
Udbredelsen af HIV globalt er meget ujævnt fordelt og har en række paradoksale træk, der ikke altid er let at forklare. Siden epidemien begyndte, har den været koncentreret i bestemte globale og regionale epicentre. Nogle lande eller regioner inden for et land kan være upåvirkede, mens andre er hårdt ramt. I USA er stater som Californien og Texas hårdt ramt, mens nabolandet Mexico indtil nu har været forholdsmæssigt lidt ramt. De caribiske lande er generelt hårdt ramt, men enkelte stater, som Cuba og Den Dominikanske Republik udgør nærmest infektionsfrie øer. I Europa har Tyrkiet og Balkan hidtil været næsten hivfrie zoner. I Kina er det en relativt lille forekomst i forhold til landets størrelse og sammenlignet med andre lande i Asien, og med ekstremt ujævn regional distribution. Det frygtes dog, at Kina står over for en eksplosiv epidemi i nærmeste fremtid.
Forklaringen på disse paradokser ligger delvis i sociologiske og kulturelle forskelle mellem lande og regioner, delvis er forklaringen den at en epidemi kan kun forekomme gennem at etablere et kredsløb inden for en population. Sådan kan den forårsage ekstreme forskelle mellem grupper, hvor hiv er kommet ind og har dannet et epidemiologisk kredsløb, og grupper, hvor hiv aldrig har været i stand til at danne en sådan cyklus.
I den vestlige verden og Latinamerika udgør mænd der har sex med mænd (MSM), et af de vigtigste kredsløb, og homoseksuelle mænd er således statistisk overrepræsenteret i statistikkerne. I Østeuropa og Asien er situationen anderledes. Der er det narkomaner, som udgør det største epidemiologiske kredsløb.
Den største bekymring ved epidemiens start var, at hiv blev etableret inden for de store befolkningsgrupper. Med undtagelse af visse dele af Afrika og Ukraine, er dette ikke sket. Hvis hiv skulle få fodfæste blandt de større ungdomsgrupper i den vestlige verden, der praktiserer ubeskyttet sex eller blandt store asiatiske befolkninger, kan den epidemiologiske situation inden for kort tid blive væsentligt forværret. Men hidtil har der ikke været nogen tegn på, at hiv har slået til, med særlig styrke mod andre end de traditionelle risikogrupper. Der er dog ingen garanti for, at dette billede ikke ændrer sig, og det kan ske meget hurtigt, hvis virusset først får fodfæste i større populationer.
Afrika syd for Sahara[redigér | rediger kildetekst]
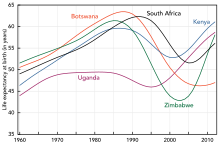
Næsten 30 millioner, eller to tredjedele af det samlede antal smittede i verden, lever i Afrika syd for Sahara. Aids har, siden epidemiens start i 1981, ændret Afrika mere grundlæggende end slavehandel og kolonialisme nogen sinde gjorde. HIV har en særlig høj koncentration i landene i det sydlige Afrika, hvor 18,8 procent af befolkningen mellem 15 og 49 år menes at være inficeret. Hertil kommer næsten 300.000 børn. I nogle dele af Sydafrika, som i Cape Town-området, menes mere end 40 procent af befolkningen at være smittet. Alene i Sydafrika dør 360 000 årligt af aids. Østafrika og Centralafrika er også meget hårdt ramt, mens spændet i Vestafrika har været mere begrænset. Undtagelsen er Nigeria, der næst efter Sydafrika og Indien er det land, der har flest registrerede hiv-positive. Takket være UNAIDS, The Global Fund og anden indsats fra verdenssamfundet, får dog stadigt flere tilbud om livreddende behandling.
Blandt de afrikanske lande, er det hidtil kun Uganda, der har haft succes med en effektiv national indsats mod epidemien.
Nordamerika og USA[redigér | rediger kildetekst]

I den vestlige verden, har USA fra den første fase af epidemien været et epicenter med en betydelig spredning. Omkring 1,2 millioner menes at være smittet i USA alene, heraf 350 000 med aids-diagnose. Mænd der har sex med mænd, er langt den største risikogruppe med 44 procent. USA er målt ved den relative forekomst det tredje hårdest ramte land i verden. Spredningen er stadig stor blandt sociale lavklassegrupper og inden for visse etniske minoriteter. Blandt de mange grupper af urfolk er spredningen nogle steder ekstremt høj. Det samme billede går igen i Canada. Homoseksuel transmission er stigende sammenlignet med de andre risikogrupper (60 procent i 2006). I de seneste år, har antallet nysmittede været omkring 40 000 pr. år. HAART-behandling er i princippet tilgængelig for alle ramte, men med utilstrækkelig sygeforsikring, har nogle af de hårdest ramte ingen tilgang til effektiv behandling. Dette opvejes i nogen grad af omfattende privat finansieret filantropi, men langt fra tilstrækkeligt til at opfylde behovet.
Siden 2001, har det årlige antal dødsfald ligget omkring 15.000 – et fald på 70 procent siden HAART blev introduceret i 1996. Næsten 700.000 amerikanere er døde af aids siden 1981. Et særligt træk ved USA er, at mænd er uforholdsmæssigt hårdt ramt (74 procent).
Vesteuropa[redigér | rediger kildetekst]
Antallet af infektioner i de europæiske lande måles i antal infektioner pr. per en million indbyggere, såkaldt infektions-sats. I Vesteuropa er der i øjeblikket næsten 900.000 smittede.[19] Blandt de vesteuropæiske lande udmærkede Portugal sig på et tidligt tidspunkt med en betydeligt højere forekomst (prævalens) med en infektions-sats omkring 205 pr. per en million indbyggere pr. år. Frankrig, Italien, Storbritannien, Schweiz, Spanien, Luxembourg og Belgien er også et godt stykke over det vestlige EU-gennemsnit med infektions-satser på over 100 pr. en million indbyggere pr. år. Storbritannien er nu så højt som 149, Luxembourg på 119. Det samlede antal dødsfald som følge af aids er blevet væsentligt højere i Sydeuropa, herunder Frankrig end i Nordeuropa. Blandt de skandinaviske lande ligger nu Norge højest med en infektions-sats på 58,3 pr. en million indbyggere pr. år, fulgt af Danmark med 45 og Sverige med 41.6 pr. en million indbyggere. I Vesteuropa har Tyskland den laveste sats med 32 inficerede pr. en million indbyggere pr. år.
Udviklingen har været negativ i alle vesteuropæiske lande de sidste ti år med næsten en fordobling af registrerede hiv-infektioner i perioden 1995 til 2006. Andelen af homoseksuel overførsel af smitte er høj (35 procent) og relativt højest i Holland og Storbritannien. Af de heteroseksuelle infektioner er tre fjerdedele af indvandrere eller asylansøgere fra lande med høj forekomst af hiv. Blandt de andre heteroseksuelle infektioner, er flertallet inficerede udenfor deres hjemland.
Østeuropa[redigér | rediger kildetekst]
Østeuropa har haft en eksplosiv stigning i hivsmitte med mere end tyve gange så mange inficerede i løbet af de sidste ti år.[19] 90 procent af spredningen har fundet sted i Rusland og Ukraine, hvor tendensen indtil for nylig har været helt ude af kontrol på grund af de nationale sundhedsmyndigheders manglende vilje til at anerkende problemets omfang. Antallet smittede i begge lande er usikre på grund af ineffektiv rapportering, men nyregistrerede hiv-infektioner er for 2006 270.000 i begge lande tilsammen. For Rusland, giver det en infektions-sats på 275 infektioner pr. en million indbyggere pr. år, Ukraine 289. Verdenssundhedsorganisationen antager at der er næsten 1,5 millioner smittede kun i Rusland, 80 procent af dem unge mellem 15 og 30 år. I Ukraine, anslås antallet til 600.000. Kun i byen Odessa menes mere end 10 procent af befolkningen at være smittet. Ukraine er i øjeblikket det tydeligste eksempel på, hvor hurtigt hiv kan sprede, når virusset først bryder ind i større befolkningsgrupper.
Udviklingen har også været eksplosiv i de baltiske lande og især i Estland, som har haft den højeste relative vækst i verden siden 1998. Fra en infektions-sats på 8,7 pr. en million indbyggere pr. år i 1998, er tallet i 2006 steget til 667. I de baltiske lande er hiv ekstremt overrepræsenteret blandt de russiske mindretalsgrupper.
I alle væsentlige henseender sker spredningen af smitte i de østeuropæiske lande gennem genbrug af inficerede sprøjter, men homoseksuel transmission er formentlig underrapporteret.
hiv har en kort historie i Østeuropa, og myndighederne har reageret meget sent på truslen. Dette har dog været i klar forbedring i de seneste år. Men i Rusland og Ukraine har stadig kun henholdsvis 13 og 7 procent af de smittede adgang til behandling. Også disse tal er en klar forbedring. Men som en følge heraf har den store bølge af aids-relaterede dødsfald kommet først i de seneste år. Stigningen i antallet, der døde af aids, blev dramatisk i 2006 og har bestået i 2007, omkring 100.000 i Østeuropa som helhed.[19]
Centraleuropa[redigér | rediger kildetekst]
Centraleuropæiske lande har været bemærkelsesværdigt beskedent påvirket af hiv. Tjekkiet, som efter kommunismens fald har haft en blomstrende sex- og pornoindustri, har en så lav infektions-sats som 9,1 pr. en million indbyggere pr år. Polen, Ungarn, Slovakiet og Rumænien er også relativt beskedent påvirket. Tyrkiet og Balkan med undtagelse af Albanien, er næsten hiv-frie zoner. Situationen er dog bekymrende i Cypern, Bulgarien og Albanien, som synes at stå over for en epidemisk udvikling.
Centralasien[redigér | rediger kildetekst]
De centralasiatiske republikker har traditionelt haft en meget lav forekomst, men billedet er her drastisk ændret de seneste år, da flere af disse lande udgør hovedfærdselsårerne i den internationale narkotikahandel. Sikre tal er ikke tilgængelige. Underrapporteringen er stor og myndighedernes reaktion på truslen har været liden eller helt fraværende. Det er dog på det rene at disse lande har haft en meget stor øgning og står foran en bekymrende udvikling.
Latinamerika og Mellemamerika[redigér | rediger kildetekst]
I Latinamerika og Mellemamerika menes næsten 2 millioner at være smittet, hvoraf 650.000 i Brasilien, hvor de nationale kampagner og forbedring af behandlingen har haft en betydelig effekt. Brasilien har en stor farmaceutisk industri og var det første land til at bryde patentet på hiv-medicinerne og starte fremstilling af billig kopimedicin selv. I de fattige dele af verden, er Brasilien det land, hvor nationale kampagner mod hiv har haft den største succes.
Situationen i Latinamerika som helhed er relativt stabil, dog med en høj forekomst i de fleste lande, især i lande med omfattende handel med narkotika, såsom Colombia.
Landene i Mellemamerika har også høj forekomst, med undtagelse af Mexico, Costa Rica og Nicaragua. Situationen i Mexico er dog meget ildevarslende på grund af den stigende narkotikahandel. I de karibiske lande er det i visse lande (Haiti) en ekstremt høj forekomst, mens andre, som Cuba, næsten ikke er berørt.
Asien[redigér | rediger kildetekst]
Asien forventes at have ca. 10 til 11 millioner hiv-smittede. Siden 2004 er antallet, der modtager behandling tredoblet. Spredningen af smitte er gået fra land til land som epidemiske storme, og stadig er der lande, hvor man forventer, at en eksplosiv øgning vil komme. Dette gælder først og fremmest Kina. Blandt de lande i Asien som er hårdest ramt, er primært Indien. I 2006 blev der anslået omkring 6 millioner inficerede i dette land alene. Regionale forskelle er betydelige. Udviklingen i Indien kan nu synes at være stabiliseret, men små ændringer kan ændre dette billede meget hurtigt.
Relativt set har den største vækst i infektioner været i lande i Sydøstasien med en uheldig kombination af omfattende stofmisbrug og sexindustri. Thailand fik en eksplosiv epidemi i 1990'erne, men her har de nationale kampagner haft en betydelig indvirkning. Thailand, ligesom Brasilien, brød patentet på hiv-medicinerne, og har været ledende i Asien med hensyn til deres indsats mod hiv. I andre lande i regionen, som Cambodja og Vietnam, hvor stofmisbrug er udbredt, forventes en eksplosiv udvikling over de næste ti år.
I Kina har spredningen indtil for nylig været begrænset og koncentreret til bestemte større byer. Antallet af smittede er anslået til omkring en million, hvor omkring halvdelen er smittet gennem intravenøst stofmisbrug. Underrapporteringen er sandsynligvis betydelig. Kun i det sidste år har der været tegn på, at de kinesiske myndigheder tager truslen alvorligt. Udviklingen i Kina følger et mønster, som tyder på, at landet står over for en eksplosiv epidemi i de næste ti år.
Japan, Filippinerne og Sydkorea har hidtil været beskedent ramt af hiv. Filippinerne var meget tidligt ude med kampagner for kondombrug.
Oceanien[redigér | rediger kildetekst]
Australien og New Zealand har været beskedent ramt af hiv, men Papua Ny Guinea fik i 2005 en epidemisk spredning blandt narkomaner.
Mellemøsten og Nordafrika[redigér | rediger kildetekst]
Alle lande i denne region er minimalt påvirket, men i de lande, der grænser op til handelsruterne for den internationale narkotikatrafik, har der været en markant stigning i de seneste år. Dette gælder først og fremmest Iran.
Danmark[redigér | rediger kildetekst]
Dette afsnit er forældet |
Statistiske data[redigér | rediger kildetekst]
Som i resten af Vesteuropa er HIV i Danmark først og fremmest udbredt blandt mænd der har sex med mænd (MSM), men også blandt indvandrere fra især Afrika og Fjernøsten findes en del HIV positive. Blandt stiknarkomaner er HIV ligeledes udbredt, men på et væsentligt lavere niveau end i Østeuropa, hvilket bl.a. skyldes den liberale sprøjte-bytte politik, vi har. I Danmark er der ikke noget, der tyder på, at der forekommer en væsentlig grad af smittespredning udenfor disse risikogrupper.[20]
I 2008 blev der anmeldt 276 nypåviste tilfælde af HIV-infektion, 196 mænd og 80 kvinder. I alt 147 (53%) var smittet i Danmark og 93 (34%) i udlandet. For 36 (13%) var smitteland ukendt. Blandt 162 danskfødte var 140 (86%) mænd. Blandt 111 indvandrere var 54 (49%) mænd. Tre anmeldelser manglede oplysninger om herkomst. Medianalder for mænd var 39 år (spændvidde 0-77 år), for kvinder 33 år (spændvidde 0-66 år). Blandt 263 anmeldt med formodet smittemåde, var 246 (94%) smittet seksuelt, heraf 129 mænd der har sex med mænd (MSM) og 117 heteroseksuelle. Hos 12 (5%) af de anmeldte var intravenøst stofmisbrug (IDU) angivet som smittemåde. Fem børn blev anmeldt med hiv, heraf to født i Danmark af afrikanske mødre. Flertallet af de anmeldte havde bopæl i Region Hovedstaden, hvor der var overvægt af MSM. I resten af landet var der flest heteroseksuelt smittede.[21]
I starten af 1980'erne havde Danmark den højeste incidens (antallet af nye sygdomstilfælde pr. år pr. indbygger) i Europa. Et tal der dog er faldet over årene, så Danmark i dag ligger i midten blandt europæiske lande.
AIDS[redigér | rediger kildetekst]
I perioden fra 1980 til 2000 har der været diagnosticeret og anmeldt omkring 2300 tilfælde af AIDS i Danmark. AIDS-incidensen steg op gennem 1980'erne med det højeste antal i 1993 på 4,6/100.000 indbyggere, hvorefter den er faldet til 0,9/100.000 indbyggere. Den største del af de rapporterede aids-patienter er blandt mænd der har sex med mænd, selvom andelen fra denne gruppe er faldet over årene fra 94 % i 1980-1984 til 31 % i 2000.
I samme periode er andelen af heteroseksuelt smittede steget fra 5 % i 1980-1985 til 43 % i 2000. Denne stigning afspejles også i stigningen i AIDS-tilfælde blandt kvinder, hvor tallene steg fra 3 % i 1980-1985 til 31 % i 2000.
- I 2002 blev der i alt anmeldt 39 personer med AIDS, hvoraf 27 var mænd (69 %) og 12 (31 %) var kvinder.
- Blandt mændene var 13 (48 %) smittet homoseksuelt og 10 (37 %) var smittet heteroseksuelt.
- Blandt kvinderne var alle voksne smittet heteroseksuelt.
- 13 personer var indvandrere, hvoraf elleve var voksne og smittet heteroseksuelt.
- 24 personer døde af AIDS
- 68 % af AIDS-tilfældene involverer personer, der bor i Københavnsområdet
HIV[redigér | rediger kildetekst]
Antallet af diagnosticerede tilfælde af HIV i Danmark har siden midten af 90'erne ligget relativt stabilt på omkring 300 personer om året.
- I andre europæiske lande er der indenfor de sidste år set en stigning i antallet af nypåviste HIV-infektioner. Dette mønster ses ikke i Danmark.
- I 2002 blev der anmeldt 281 tilfælde af HIV, hvoraf 65 % var mænd og 35 % var kvinder.
- Langt de fleste tilfælde af HIV-smitte sker ved seksuel overførsel.
- Estimater baseret på tilbageskrivning af antal AIDS-patienter viser, at der siden begyndelsen af epidemien har været omkring 6000 HIV-smittede.
- I 2000 var den årlige incidens estimeret til at være tre gange højere hos mænd end hos kvinder.
- De fleste smittede er i aldersgruppen fra 25-39 år.
- De HIV-smittede er hovedsageligt fra byområder, dog ikke i samme grad som det ses hos AIDS-patienter.
- Blandt de 281, der fik konstateret HIV i 2002, fik 40 samtidig konstateret AIDS.
Prævalens[redigér | rediger kildetekst]
Med prævalens menes antal syge på et givet tidspunkt. Det anslås, at der er omkring 4500 HIV-smittede personer i live i 2003. Dette svarer til, at omkring 0,1 % af befolkningen er HIV-smittet, med en variation på 0,03 % hos heteroseksuelle til 4,8 % blandt mænd der har sex med mænd.
Sundhedsstyrelsens indsats[redigér | rediger kildetekst]
Sundhedsstyrelsens strategi bestod indtil midten af 1990'erne i at gennemføre informationskampagner rettet mod den brede befolkning, fulgt op af indsatser over for enkelte grupper med høj risiko. Dette ændrede man i 1997, således at man nu hovedsagelig retter indsatsen mod enkelte målgrupper med høj risiko.[22]
Derudover følges op med mere brede kampagner i det omfang Sundhedsstyrelsen finder det nødvendigt. Her er især de unge en vigtig gruppe.
Begrundelsen for at ændre strategien var, at der aldrig har udviklet sig en egentlig epidemi i Danmark, idet incidensen siden midten af 1990'erne har ligget stabilt på 300. Man fik derfor aldrig den epidemi i Danmark, man frygtede i starten af 1980'erne. Den almene befolkning vil derfor kun have en meget lille risiko for at blive smittet.
Samtidig er begrundelsen at danskerne generelt har en god viden om hiv og aids, som skal holdes ved lige ved især at fokusere på de unge.
I 1999 blev denne strategi konkretiseret i "Plan for arbejdet med hiv/aids, seksuelt overførbare sygdomme og uønskede graviditeter" fra Sundhedsstyrelsen. Man valgte i denne forbindelse samtidig for første gang at samle og integrere disse tre forebyggelsesområder.
I 2002 kom Sundhedsstyrelsen med "Rammeplan for forebyggelse af hiv/aids, seksuelt overførbare sygdomme og uønskede graviditeter", der udstikker rammerne for forebyggelsesindsatsen frem til 2005. Denne plan ligger i direkte forlængelse af planen fra 1999.[22]
Indenfor HIV/AIDS-området er det overordnede mål at:
- nedbringe antallet af nysmittede pr. år, både i befolkningen som helhed og i de enkelte grupper
- få folk til at vælge sikker sex ved at støtte dem til at tage ansvar for deres seksualpraksis
- øge unges evne til at vurdere konsekvenserne af deres adfærd og handle ud fra dette
- skabe overblik over dokumentationen om risiko- og seksualadfærd
Den anlagte strategi er at:
- der skal laves målrettede indsatser direkte henvendt til de enkelte målgrupper
- Sundhedsstyrelsen skal vurdere behovet for bredt anlagte informationsindsatser.
- indsatser rettet mod målgrupper skal være baseret på initiativer fra de netværk, der har kontakt med målgrupperne og deres miljøer
Det overordnede budskab om sikker sex, når det er relevant, vil der blive lagt stor vægt på.
- Sundhedsstyrelsens rolle i forbindelse med implementering af planen er primært at: koordinere initiativer og aktiviteter
- overvåge udviklingen indsamle og koordinere erfaringer
- udstikke retningslinjer i dialog med parterne på området[22]
Kundskab og fordomme i Danmark[redigér | rediger kildetekst]
En undersøgelse lavet af Sundhedsstyrelsen om befolkningens viden om HIV og AIDS i 2003 konkluderer, at befolkningen har en god viden om HIV/AIDS. Samtidig tyder intet på, at vidensniveauet blandt de unge er dårligere end de ældres eller end det har været tidligere. Dette tilskrives i vid udstrækning seksualundervisningen i folkeskolen.[22]
En undersøgelse lavet af Sonar for AIDS-fondet i 2003 viste, at danskernes holdning overfor de HIV-smittede er præget af uvidenhed, usikkerhed og fordomme. Undersøgelsen viser blandt andet at:
- op imod hver femte dansker ikke ønsker at omgås en HIV-smittet
- 14 % er usikre ved socialt samvær med en HIV-smittet.
- hver tredje dansker mener, at HIV-smittede selv er skyld i deres situation
- der er stor forskel på hvilke grupper af smittede, de føler sympati for
- 16 % mener, at cancerpatienter har mere ret til behandling [22]
En undersøgelse blandt HIV-smittede fra 2003 viste, at mange smittede ikke tør fortælle om deres sygdom, hverken til deres arbejdsgivere eller nærmeste familie af frygt for afstandtagen, isolation og diskrimination. Mange føler sig samtidig diskrimineret og sat i bås af sundhedsvæsenet og medierne.[22]
HIVs historie[redigér | rediger kildetekst]
Nøjagtig viden om, hvor HIV stammer fra og hvorledes det har udviklet sig til at blive den største trussel mod folkesundheden i menneskehedens historie, findes ikke. Men det antages med en rimelig høj grad af sikkerhed, at virusset stammer fra Belgisk Congo omkring 1930, ved at virusset SIV blev overført fra chimpanser til mennesker.[23] AIDS blev første gang identificeret i Haiti i 1966. Til USA kom det i 1970. I 1970'erne opdagede afrikanske læger epidemiske forekomster af opportunistiske infektioner og afmagringssyndrom uden forklarlig årsag, men de første tilfælde er kendt tilbage til 1950'erne. Dette fænomen, vakte dog ikke interesse blandt forskere.
Det første tilfælde af AIDS i Danmark var sandsynligvis hos en 47-årig kirurg i 1977. Hun havde arbejdet i Afrika siden 1972, primært i Zaïre, og var i løbet af 1976 begyndt at få diare, vægttab og gentagne lungebetændelser. I sommeren 1977 blev hun fløjet til Danmark, hvor man på Rigshospitalet konstaterede pneumocystis caranii infektion i lungerne. Efter gentagne infektionssygdomme døde hun i december 1977. Det menes, at patienten var blevet smittet i forbindelse med operationer under uhygiejniske forhold. På det tidspunkt var sygdommen stort set ukendt i vesten og det var derfor først i 1983, at tropemedicineren Ib Bybjerg konkluderede, at patienten med stor sandsynlighed havde haft AIDS.[24]
I 1981 registrerede man så en pludselig høj forekomst af opportunistiske infektioner, usædvanlige former af kræft og afmagringssyndrom blandt en gruppe homoseksuelle mænd i San Francisco. Snart efter blev der rapporteret lignende tilfælde i New York og London. I 1982 sås det samme fænomen blandt blødere i USA og i Haiti og blandt homoseksuelle mænd i mange vesteuropæiske lande. De første organisationer til at bekæmpe den nye sygdom var det samme år blevet etablerede i USA og Storbritannien. Navnet AIDS blev indført, efter at benævnelsen GRID (Gay-relateret infektionssygdom) en kort tid havde været anvendt.
I april 1983 foreslog den danske speciallæge i tropemedicin, Ib Bybjerg, som den første, at AIDS kunne være forårsaget af en virus, som stammede fra Afrika og var kommet til Amerika via Haiti.[24] Hans hypotese viste sig senere, i store træk, at være korrekt.
I 1983 hævdede to uafhængige forskergrupper ledet af henholdsvis Robert Gallo og Luc Montagnier, at et nyt retrovirus var fundet i aids-patienter.[25][26] Gallo hævdede at virusset havde stor lighed med en gruppe retrovirus, HTLV, som hans forskergruppe allerede havde isoleret og som er årsag til leukæmi. Gallo gav det nye virus navnet HTLV-III. Montagnier vidste dog, at proteinkernen i det nye virus, han havde isoleret fra aids-patienter med hævede lymfeknuder, var immunologisk forskellig fra HTLV, og gav virusset i stedet navnet LAV (Lymfadenopati Associated Virus).[27] Rivalisering mellem Gallo og Montagnier har siden givet anledning til betydelige kontroverser inden aids-forskningen. I 2008 modtog Montagnier Nobelprisen i medicin for hans arbejde, mens Gallo ikke blev anerkendt på lige fod.[28]
I 1983 blev der registreret 3000 AIDS-syge i USA. I 1984 blev så virusset HTLV-III identificeret som årsag til AIDS. Forskere opdagede nu også en sammenhæng mellem Afrika og AIDS-epidemien i USA og Vesteuropa. Samme år blev det påvist en epidemisk spredning blandt sprøjteinjicerende narkomaner. Den første HIV-test blev udviklet i 1985. Testen påviste ikke virusset, men antistofferne mod det i kroppen. I 1986 var 38.000 AIDS-syge registreret i 85 lande.
I 1987, blev kræft-lægemidlet AZT eller Zidovudin som den første medicin mod HIV taget i brug. AZT blev udviklet mod kræft i 1960'erne, men blev straks forbudt, selv på dyr på grund af sine toksiske egenskaber. Medicinen gav en kortsigtet virkning inden HIV udviklet resistens, og med ekstreme bivirkninger.
I 1987 blev nationale kampagner mod HIV lancerede i de fleste vesteuropæiske lande. USA fulgte op i 1988, men de havde ringe støtte fra den siddende Reagan-administration. Foldere med information om HIV blev trykt i store mængder og havde stor indflydelse.
I 1990 anslås 8 millioner at være smittet. Det år antog HIV epidemiske proportioner i Thailand. I 1991 lancerede Thailand som det første land udenfor den vestlige verden et nationalt program til bekæmpelse af HIV. I 1995 oprettede FN sin HIV/AIDS-organisation UNAIDS. I 1996 blev kombinationsbehandlingen HAART introduceret, og man så en umiddelbar nedgang i AIDS-relaterede dødsfald. I 1997 brød Brasilien patentet på de nye mediciner og indførte som det første land i den fattige del af verden gratis behandling til alle smittede. Samme år passerede antallet af registrerede HIV-smittede 30 millioner. I 2002 tog FN's generalsekretær Kofi Annan initiativ til The Global Fund – et internationalt samarbejde mellem private og offentlige organer, der skal finansiere forskning og forebyggelse af HIV, malaria og tuberkulose. I 2005 passerede antallet af personer, der var døde af AIDS, 25 millioner.
Rejserestriktioner for HIV-positive[redigér | rediger kildetekst]

Mange lande har adgangsbegrænsninger for HIV-positive. Indtil for nylig har der heller ikke været muligt at få et turistvisum til USA, men dette blev afskaffet i 2009. Kina har lignende bestemmelser, men disse er blevet foreslået ophævet. Rusland er stadig helt lukket for HIV-positive også på turistvisum, og er et af de få lande, der håndhæver forbuddet strengt. For de fleste lande med rejserestriktioner er det opholdstilladelse, ikke indrejsetilladelse på turistvisum, som der er restriktioner på. Bestemmelserne i lande med rejserestriktioner håndhæves meget forskelligt, og i tilfælde af tvivl, bør man kontakte det enkelte lands ambassade.
Sex og risikoadfærd[redigér | rediger kildetekst]
I den vestlige verden har der været næsten en fordobling i antallet af smittede i årtiet efter HAART blev indført i 1996, og andelen af homoseksuelle transmissioner har været markant stigende i mange lande. I flere lande er mænd der har sex med mænd den eneste risikogruppe, der har øgning. Traditionelle oplysningskampagner med tilskyndelse til at praktisere sikrere sex har de seneste år haft mindre effekt, og viden blandt den opvoksende generation er lavere og undertiden meget lav. Bevidstheden om at praktisere sikrere sex inden for risikogrupperne har været mindre. Det påstås af nogle at der i homoseksuelle miljøer gør sig gældende en kondomtræthed.
Der er en række psykosociale faktorer, der har påvirket denne udvikling:[29]
- Efter i mange år at have levet i frygt, findes der nogle der hellere udsætter sig for fare frem for at leve i konstant usikkerhed. Fænomenet kaldes bugchasing, hvilket vil sige at man bevidst opsøger smitten.
- Barebacking, hvilket betyder, at have sex uden kondom, var et fænomen der blev almindeligt i USA i slutningen af 1990'erne og har siden spredt sig til Vesteuropa. Barebacking er en bevidst form for seksuel risikosport, hvor man søger at udvide sine egne grænser.
- Kombination af narkotika og sex er blevet mere almindelig, potens-stimulerende stoffer som Viagra og Cialis øger også den seksuelle evne og mulighederne for grænseoverskridende adfærd.
- Længsel efter større intimitet og kærlighed i det seksuelle. Der gør sig gældende en kondom-træthed, kondomet repræsenterer noget aseksuelt og kontrolleret som står i modsætning til erotikkens væsen.
- Hiv er ikke længere en dødelig sygdom, forudsat korrekt behandling, og den almindelige bevidsthed er dermed blevet svagere.
- Hiv er en sygdom belagt med skam, der påvirker selvværd blandt mange hiv-positive, og som danner grundlag for selvbestraffende og selvdestruktiv adfærd.
- Forelskelse og tillid. Mange bliver smittede i kæreste-relationer, hvor man vælger at vise tillid til deres partner.
Se også[redigér | rediger kildetekst]
Litteratur[redigér | rediger kildetekst]
- John Galt (pseud): Døden ved min side. Å leve med hiv. Aschehoug 2008, ISBN 978-82-03-29139-5
- Alt annet, bare ikke dette, Aftenposten 31. august 2008
Henvisninger[redigér | rediger kildetekst]
- ^ Ifølge Retskrivningsordbogen: https://dsn.dk/?retskriv=hiv, hentet 29. januar 2017
- ^ Ifølge Den Danske Ordbog: http://ordnet.dk/ddo/ordbog?select=hiv,3&query=HIV, hentet 29. januar 2017
- ^ Weiss RA (mai 1993). «How does hiv cause aids?». Science 260 (5112): 1273–9. PMID 8493571.
- ^ UNAIDS2006
- ^ Derfor har Ebola-virus ikke spredt sig. Videnskab.dk
- ^ Greener, R. (2002). «AIDS and macroeconomic impact Arkiveret 31. januar 2010 hos Wayback Machine». State of The Art: aids and Economics. IAEN. ss. 49–55
- ^ name="pmid7723052">Robertson DL, Hahn BH, Sharp PM (marts 1995). "Recombination in aids viruses". J. Mol. Evol. 40 (3): 249-59. doi:10.1007/BF00163230. PMID 7723052.
{{cite journal}}: CS1-vedligeholdelse: Flere navne: authors list (link) - ^ Bobkov AF, Kazennova EV, Selimova LM; et al. (oktober 2004). "Temporal trends in the hiv-1 epidemic in Russia: predominance of subtype A". J. Med. Virol. 74 (2): 191-6. doi:10.1002/jmv.20177. PMID 15332265.
{{cite journal}}: Eksplicit brug af et al. i:|author=(hjælp)CS1-vedligeholdelse: Flere navne: authors list (link) - ^ a b c d Goudsmit, Jaap. Viral Sex; The Nature of aids. Oxford University Press. New York, New York, 1997. Pg. 51-58. Retrieved May 25, 2008.
- ^ a b c d Introduction to hiv types, groups and subtypes. March 3, 2008. Retrieved May 25, 2008.
- ^ Hemelaar J, Gouws E, Ghys PD, Osmanov S. (marts 2006). "Global and regional distribution of hiv-1 genetic subtypes and recombinants in 2004". aids. 20 (16): W13-23. PMID 17053344.
{{cite journal}}: CS1-vedligeholdelse: Flere navne: authors list (link) - ^ a b Smith DM, Richman DD, Little SJ (august 2005). "hiv superinfection". J. Infect. Dis. 192 (3): 438-44. doi:10.1086/431682. PMID 15995957.
{{cite journal}}: CS1-vedligeholdelse: Flere navne: authors list (link) - ^ Wilkins E. Human immunodeficiency virus infection and the human acquired immunodeficiency syndrome. I: Boon N, Colledge N, Walker B (Red). Davidson's principles & practice of medicine. 20. udg. Edinburgh: Churchill Livingstone/ Elsevier; 2006. p. 377-402.
- ^ a b Rang H, Dale M, JM R, et al. HIV and AIDS. I: Rang H, Dale M, JM R, et al (Red). Rang and Dale's pharmacology. 6.th. udg. London: Churchill Livingstone/Elsevier; 2007. p.681-690.
- ^ Zwahlen M, Egger M. Progression and mortality of untreated HIV-positive individuals living in resource-limited settings: update of literature review and evidence synthesis [Internet]. Switzerland: Institute of Social and Preventive Medicine, University of Berne; 2006; Tilgængelig fra: http://data.unaids.org/pub/Periodical/2006/zwahlen_unaids_hq_05_422204_ 2007_en.pdf; Tilgået 14.05.2014.
- ^ "Hvor mye koster hiv det norske samfunnet? – Gaysir.no". Arkiveret fra originalen 14. august 2011. Hentet 14. maj 2010.
- ^ British hiv Association
- ^ HIV and AIDS-Medicines to Help You
- ^ a b c "www.eurohiv.com". Arkiveret fra originalen 28. oktober 2016. Hentet 29. april 2021.
- ^ ssi.dk
- ^ ssi.dk
- ^ a b c d e f aidsnet – Det Danske NGO-Netværk om aids og Udvikling – Forebyggelse (Webside ikke længere tilgængelig)
- ^ BBC: «hiv origin 'found in wild chimps'»
- ^ a b Bybjerg IC. AIDS in a Danish surgeon (Zaire, 1976). The Lancet, Vol 321 (8330) 23 apr 1983; p 925.
- ^ RC Gallo, PS Sarin, EP Gelmann, M Robert-Guroff, E Richardson, VS Kalyanaraman, D Mann, GD Sidhu, RE Stahl, S Zolla-Pazner, J Leibowitch, and M Popovic (1983). "Isolation of human T-cell leukemia virus in acquired immune deficiency syndrome (aids)". Science 220: 865–867. doi:10.1126/science.6189183
- ^ F Barre-Sinoussi, JC Chermann, F Rey, MT Nugeyre, S Chamaret, J Gruest, C Dauguet, C Axler-Blin, F Vezinet-Brun, C Rouzioux, W Rozenbaum, and L Montagnier (1983). "Isolation of a T-lymphotropic retrovirus from a patient at risk for acquired immune deficiency syndrome (aids)". Science 220: 868–870. doi:10.1126/science.6601823
- ^ Basavapathruni, A; Anderson, KS (December 2007). "Reverse transcription of the hiv-1 pandemic". The FASEB Journal 21 (14): 3795–3808. doi:10.1096/fj.07-8697rev. PMID 17639073
- ^ "The Nobel Prize in Physiology or Medicine 2008". Nobel Foundation. Retrieved October 28, 2009.
- ^ John Galt (pseud): "Døden ved min side. Å leve med hiv. Aschehoug 2008, ISBN 978-82-03-29139-5
Eksterne henvisninger[redigér | rediger kildetekst]
| | Søsterprojekter med yderligere information: |
